Hüftgelenksarthrose
Auf dieser Seite erhalten Sie Informationen zur Arthrose des Hüftgelenks und deren Behandlung. Bitte beachten Sie in diesem Zusammenhang auch die allgemeinen Informationen zum Thema Arthrose und Gelenkersatz.
Aufbau des Hüftgelenks
Das Hüftgelenk stellt die Verbindung zwischen Rumpf und unterer Extremität dar. Es besteht aus zwei Komponenten: der Pfanne (Acetabulum), die im Beckenknochen ausgebildet wird, und dem Hüftkopf, der auf dem Schenkelhals des Oberschenkelknochens sitzt. Beide Gelenkpartner sind mit Knorpel überzogen. Das Gelenk wird durch eine Kapsel umgeben, die das Gelenk zu einem geschlossenen Raum macht. Dieser ist aufgefüllt mit „Gelenkschmiere“ (Synovialflüssigkeit), die durch die Gelenkschleimhaut gebildet wird. Die Gelenkschmiere hat die Aufgabe, die Reibung im Gelenk möglichst gering zu halten und den Knorpel zu ernähren.
Das Hüftgelenk ist ein Kugelgelenk, das Bewegungen in vielen Richtungen erlaubt. So ist das Hüftgelenk nicht nur beim normalen Gang, sondern auch bei Bewegungen wie Bücken, Drehen, Abspreizen und Anspreizen maßgeblich beteiligt.

Arthrose des Hüftgelenks
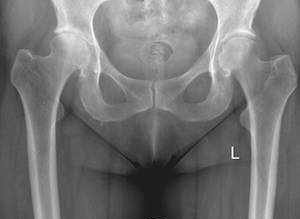
Die Arthrose ist ein meist altersbedingter Verschleiß eines Gelenkes, bei dem es zu einem Knorpelabrieb kommt. Die Abriebpartikel verursachen eine Entzündungsreaktion, die zu vermehrter Schmierflüssigkeitsbildung führt. Zudem wirkt die Entzündung ab einem gewissen Grade selbst knorpelzerstörend, was zu noch mehr Knorpelzersetzung führt. Außerdem reagiert der Knochen auf die zunehmende Belastung zunächst mit stärkerer Verkalkung (Sklerosierung). Später wird er in die selbstzerstörende Entzündungsreaktion mit einbezogen. Es wird Knochen abgebaut und Zysten entstehen. Dafür bildet der Körper am Gelenkrand knöcherne Anbauten (Osteophyten), um das zerstörte Gelenk langfristig zu versteifen und damit den Schmerzzustand zu beenden.
Die Arthrose verläuft also in verschiedenen Stadien, die gut auf dem Röntgenbild sichtbar und zu beurteilen sind, weshalb das Röntgenbild das wichtigste Diagnostikum bezüglich der Arthrose ist.
Die Erkrankung läuft wellenförmig ab, so dass auf stärkste Schmerzzustände durchaus Intervalle folgen können, in denen der Patient schmerzfrei ist. Die Häufigkeit der Schmerzzustände nimmt aber im Verlauf der Erkrankung im selben Maße zu, wie sich die Dauer des beschwerdefreien Intervalls verkürzt.
Die wichtigste Botschaft in diesem Zusammenhang ist, dass Arthrose nicht heilbar ist und der Verlauf oft nur symptomatisch (lindernd) zu beeinflussen ist. Das heißt: wenn die Erkrankung soweit fortgeschritten ist, dass physikalische Therapiemaßnahmen, Schmerzmittel und entzündungshemmende Medikamente keinen Nutzen mehr bringen, bleibt als letzte Maßnahme nur der künstliche Gelenkersatz (Endoprothese). Für Interessierte sei hier folgender Link auf die Seite des Deutschen Arthrose Forums genannt:
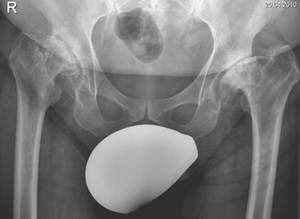
Hüftgelenkersatz
In der Orthopädischen Universitätsklinik in Ulm werden jährlich mehr als 600 Hüft-Endoprothesen implantiert. Wir dürfen deshalb von uns behaupten, dass wir über die große Expertise verfügen, die Sie von uns erwarten.
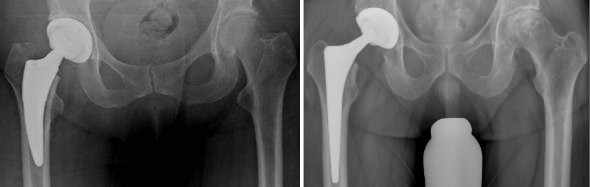
Wir halten ein großes Portfolio moderner und bewährter Prothesen vor, die sich im Prothesendesign unterscheiden. Innerhalb des Designs liegen verschiedene Ausführungen und unterschiedliche Größen vor. Auf der Schaftseite unterscheiden wir Kurzschaft, Geradschaft, anatomischer Schaft und modularer Schaft. Auf der Pfannenseite verwenden wir moderne „Press-fit-Pfannen“, die sich primär im Knochen verklemmen und sekundär vom Körper in den Knochen integriert werden. Defektsituationen können entweder durch Verwendung von Fremdknochen aus der von uns geführten Knochenbank oder durch Implantation von Tantal-Augmentaten behandelt werden.
Die Standardversorgung ist, abhängig von Alter und Knochensubstanz, die zementfreie Implantation von Schaft und Pfanne. Bei weicherer Knochenkonsistenz verwenden wir eine sogenannte „Hybrid-Verankerung“; gemeint ist die zementfreie Pfannenverankerung bei zementiertem Schaft. In Ausnahmefällen wird bei besonders weicher Knochensituation die Prothese komplett zementiert. Falls bei Ihnen Allergien nachgewiesen wurden, finden hypoallergene („allergiefreie“) Implantate Anwendung.
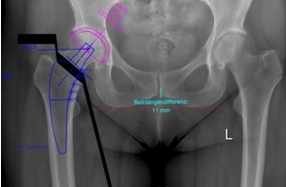
Während Ihres ersten Besuches bei uns in der Ambulanz wird durch das persönliche Gespräch mit dem Arzt, die körperliche Untersuchung und anhand der Röntgenaufnahmen das Stadium der Arthrose und Ihre persönliche Beeinträchtigung festgestellt. Bitte bringen Sie zu diesem Termin alle bereits durchgeführten Untersuchungen, alle Röntgen-, CT- oder MRT-Bilder, ggf. Arztbriefe bestehender Nebenerkrankungen oder einen etwaig vorhandenen Allergiepass etc. mit.
Sollte bei Ihnen eine Endoprothese in Frage kommen, wird durch Beurteilung verschiedener Faktoren der Prothesentyp aus dem o. g. Portfolio für Sie ausgesucht. Zudem wird beurteilt, welcher Zugangsweg, ob minimalinvasiv oder seitlicher Standardzugang, für Sie in Frage kommt. Hierbei gehen wir gerne auf Ihre Vorstellungen ein und wägen sorgfältig unsere Überlegungen mit Ihnen ab.
Egal ob minimalinvasiver Zugang oder seitlicher Standardzugang: wir legen äußersten Wert auf größtmögliche Weichteilschonung. Die Folgen dieser Sorgfalt merken Sie, denn sie machen sich durch weniger Schmerzen, kürzere Liegedauer und schnellere Rekonvaleszenz bemerkbar.
Stationäre Aufnahme und Operation
Am Vortag der Operation erfolgt die stationäre Aufnahme. Durch den Stationsarzt und den erfahrenen Operateur wird die Indikation zur Operation abschließend geprüft und die Operation verhindernde Faktoren (z.B. akute Erkrankungen) ausgeschlossen. Bei der Aufnahme erfolgt auch die Aufklärung über die Operation, bei der erneut die Risiken der Operation mit dem Nutzen abgewogen werden. Die Risiken der Operation sollen auch hier nicht unerwähnt bleiben: sie sind im Wesentlichen die Blutung, der Bluterguss, die Infektion, die Nervenläsion, die Thrombose sowie die Embolie. Der stationäre Aufenthalt wird ca. 5-7 Tage dauern. Anschließend wird eine Anschlussheilbehandlung (Rehabilitationsmaßnahme, kurz: Reha) empfohlen und für Sie eingeleitet.
Während des Eingriffes wird Ihr Gelenk gegen ein künstliches Gelenk ausgetauscht. Der Eingriff dauert in aller Regel ein bis eineinhalb Stunden und kann in Allgemein- oder Teilnarkose durchgeführt werden. Welche Art der Narkose für Sie in Frage kommt, wird Ihr Narkosearzt mit Ihnen besprechen. Durch das prä- und intraoperative Blutmanagement der Anästhesieabteilung werden Fremdblutkonserven normaler Weise nicht benötigt. Am ersten postoperativen Tag werden Sie auf die Normalstation verlegt, wo mit der Mobilisierung begonnen wird. Während des stationären Aufenthaltes werden Sie einen sicheren und selbständigen Gang wiedererlernen – in der Regel ohne Belastungseinschränkungen. Die Entlassung erfolgt, wenn Wund- und Weichteilverhältnisse regelhaft abgeheilt sind, Sie einen sicheren Gang erlernt haben, und keine medizinischen Gründe gegen eine Entlassung oder eine Verlegung zur Anschlussheilbehandlung sprechen.
Ausgewählte Publikationen
- Freitag T, Fuchs M, Friedrich D, Bieger R, Reichel H, Oltmanns M: The migration pattern of a short tapered femoral stem correlates with the occurrence of cortical hypertrophies: a 10-year longitudinal studa using Ein Bild Röntgen Analyse-Femoral Component Analysis. J Clin Med. 2024; 13: 3616
- Fuchs M, Reichel H: Perioperatives Management: Infektionsprophylaxe, Thromboseprophylaxe, Prophylaxe heterotoper Ossifikationen. In: Perka C, Heller K (Hrsg.) AE-Manual Endoprothetik der Hüfte, Springer, 2024, S. 259-266
- Faschingbauer M, Reichel H: Perioperatives Management: Klinische Behandlungspfade. In: Perka C, Heller K (Hrsg.) AE-Manual Endoprothetik der Hüfte, Springer, 2024, S. 267-273
- Freitag T, Reichel H: Primäre Hüftendoprothetik – OP-Technik: Präoperative Planung. In: Perka C, Heller K (Hrsg.) AE-Manual Endoprothetik der Hüfte, Springer, 2024, S. 327-336
- Kutzner KP, Freitag T, Bieger R. Defining ‚undersizing‘ in short-stem total hip arthroplasty: the importance of sufficient contact with the lateral femoral cortex. Hip Int 2022; 32(2):160-165
- Lutz B, Polcikova L, Faschingbauer M, Reichel H, Bieger R. The epicondylar ratio can be reliably determined in both computed tomography and X-ray. Arch Orthop Trauma Surg 2022; 142(6):1185-1188
- Fuchs M, Faschingbauer M, Riklin-Dold M, Morovic P, Reichel H, Trampuz A, Karbysheva S. D-lactate is a promising biomarker for the diagnosis of periprosthetic joint infection. Front Surg 2022; 9
- Khury F, Oltmanns M, Fuchs M, Leiprecht J, Reichel H, Faschingbauer M. Against the Norm: Do Not Rely on Serum C-Reactive Protein and White Blood Cell Count Only When Assessing Eradication of Periprosthetic Joint Infection. Antibiotics (Basel) 2022; 11(9)
- Freitag T, Reichel H. [Contemporary indications for aseptic revision total hip arthroplasty]. Orthopadie (Heidelb) 2022; 51(8):609-618
- Freitag T, Reichel H: Primäre Hüftendoprothetik – OP-Technik: Präoperative Planung; AE- Manual der Endoprothetik 2022 DOI: 10.1007/978-3-662-55485-2_79-1