Häufige Berechnungen:
Einheiten umrechnen
Die meisten Laboratorien geben die Meßwerte in SI-Einheiten (siehe unten) aus. Im Ausland (Kreatinin in den USA) bzw. aus traditionellen Gründen (Glukose, Cholesterin, einige Hormone, Enzym-Aktivitäten) werden Ergebnisse häufig noch in nicht SI-Einheiten ausgegeben.
Ein Rechner für reine SI-Einheiten finden Sie hier: Für SI-Einheiten.
Der folgende Einheiten-Rechner ermöglicht ein schnelles Umrechnen der üblichen Einheiten für Meßwerte:
Endogene Kreatininclearance (ECC)
Die endogene Kreatininclearance (ECC) kann gemessen oder berechnet werden. Für die Messung wird benötigt:
- Urin-Kreatinin
- Plasma-Kreatinin
- Urin-Volumen (Mindestvolumen 1000 ml/24 Stunden, bzw. > 80ml/Std.)
- Sammeldauer (möglichst 24 Std. minimal 4 Std.)
Sie ist nicht mit der GFR (Glomerulärenfiltartionsrate) identisch, aber in der Praxis gleichzusetzen.
Normierung auf Körperoberfläche
Erfolgt über die Körperoberfläche eine Normierung auf den Standardmenschen von 1,73m2 (ml/min/1,73m2), werden zur Berechnung der Körperoberfläche zusätzlich:
- Gewicht und
- Grösse
benötigt. (Siehe unten, Berechnung der Körperoberfläche)
Die Normierung ermöglicht den Vergleich der ECC in ml/min zwischen den Menschen unterschiedlicher Körperoberfläche (Grösse/Gewicht)
Die ECCml/min. gibt das Blutvolumen an welches pro Minute von Kreatinin gereinigt wird. Die kleinen Nieren eines Neugeborenen können weniger Blutvolumen reinigen als die großen Nieren eines 75 Kg Erwachsenen. Die Normierung der ECC ml/min. auf die Standard-Körperoberfläche als ECC ml/min/1,73m2 erlaubt den Vergleich der Clearance zwischen, z.B., einem Neugeborenen und einem Erwachsenen.
Der Ausdruck ECC/GFR ml/min/1,73m2 ist unglücklich gewählt und steht für den Ausdruck "ECC/GFR ml/min., bezogen auf eine Körperoberfläche von 1,73m2"; die Einheit der ECC/GFR, normiert oder nicht, ist immer ml/min. Der Zusatz "1,73m2"soll die erfolgte Normierung auf den Standardmenschen verdeutlichen und ist nicht mathematisch zu verstehen.
Rückrechnen der auf 1,73m^2 normierten Clearance (ml/min/1,73^2)
Rückrechnung der auf 1,73m2 Körperoberfläche normierten Kreatininclearance (ml/min./1,732) auf die unnormierte Kreatininclearance.
Für den Vergleich/Einschätzung der Nierenfunktion wird die Clearance in ml/min., bezogen auf eine Körperoberfläche von 1,732 (ml/min./1,73m2) gebraucht, für Medikamentendosierungen wird die Clearance in ml/min. benötigt. Die Clearance lässt bei bekannter Körperoberfläche auch wieder zurückrechnen:
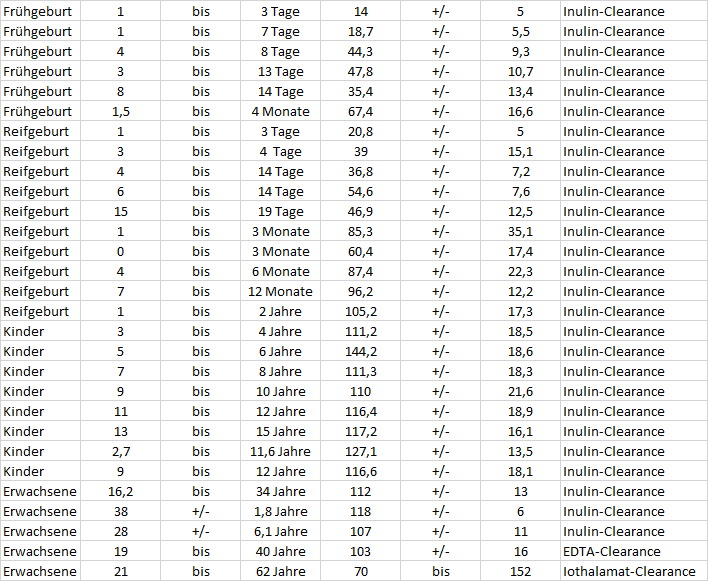
Referenzwerte Kreatinin-Clearance:
| Alter und Geschlecht | GFR ml/min., bezogen auf eine Körperoberfläche von 1,73m2 |
|---|---|
| (ml/min./1.73 m2) | |
| 1 Woche (männlich und weiblich) | 41 +/- 15 (SD) |
| 2-8 Woche (männlich und weiblich) | 66 +/- 25 (SD) |
| > 8 Wochen (männlich und weiblich) | 96 +/- 22 (SD) |
| 2-12 Jahre (männlich und weiblich) | 133 +/- 27 (SD) |
| 13-21 Jahre männlich | 140 +/- 30 (SD) |
| 13-21 Jahre weiblich | 126 +/- 22 (SD) |
Quelle: National Kidney Foundation's Kidney Disease Outcomes Quality Initiative Clinical Practice Guidelines for Chronic Kidney Disease in Children and Adolescents: Evaluation, Classification, and Stratification. Ronald J. Hogg, Susan Furth, Kevin V. Lemley, Ronald Portman, George J. Schwartz, Josef Coresh, Ethan Balk, Joseph Lau, Adeera Levin, Annamaria T. Kausz, Garabed Eknoyan and Andrew S. Levey.Pediatrics 2003;111;1416
Referenzbereich der GFR alle Alter [ml X min-1 x (1,73 m2)-1]
Die Referenzwerte der GFR liegen grob für Männer im Mittel bei 130 [ml X min-1 x (1,73 m2)-1] und für Frauen bei im Mittel 120 [ml X min-1 x (1,73 m2)-1.
Zur Vergleichbarkeit wird die GFR auf einen fiktive Körperoberfläche von 1,73 m2 bezogen (wenn der Patient eine Körperoberfläche vom 1,73 m2 hätte...). diese entspricht der Körper Oberfläche einer 75 Kg schweren und 154 cm großen oder 175 cm großen und 65 Kg schweren Person. Ausserhalb dieser Grenzen (Personen mit Übergewicht oder Kachexie) ist daher die Normierung nicht sinnvoll.
Mit zunehmenden Alter nimmt die GFR ab, es besteht überdies eine starke intraindividuelle Variabilität. Deshalb hat die National Kidney Foundation den oberen Grenzwert für eine Niereninsuffizienz auf 60 [ml X min-1 x (1,73 m2)-1] festgelegt.
Folgt findet sich eine altersgestafelte, sich teilweise überlappende, Übersicht der GFR aus verschiedenen Studien.
(Nach L.Thomas, Labor und Diagnose, 8. Auflage, 2012 Seite 627 bzw. Schwartz et al. Glomerular filtration rate measurement and estimation in chronic kidney disease. Pediatr. Nephrol. (2007) 22; 1839-1848 und Piepsz et al. Revisiting normal 52 Cr-ethylenediaminetetraacetic acid clearance values in children. Eur. J. Nucl. Med. Mol. Imaging (2006) 33: 1477-1482.
Für ein grosses Bild bitte auf die Tabelle klicken.
Berechnete Clearance
Eine Abschätzung der ECC oder der GFR aus Plasma-Kreatinin ist mit verschiedenen Formeln möglich.
Die ZEKCH berechnet in den Befunden automatisch die GFR nach der MDRD2-Formel, bzw. seit dem 30.7.2012 nach der CKD-EPI-Formel.
| Die Einheit der GFR/ECC ist immer ml/min. Erfolgt eine Normierung über die Körperoberfläche auf den Standardmenschen mit 1,73m2 Körperoberfläche wird dieses üblicherweise mit "ml/min/1,73 m2" ausgedrückt. Korrekt wäre die Bezeichnung: "ml/min., bezogen auf eine Körperoberfläche von 1,73m2". |
|---|
| Wird im folgenden der Ausdruck "ml/min/1,73 m2"verwendet ist damit "ml/min., bezogen auf eine Körperoberfläche von 1,73m2" gemeint |
Die meisten Formeln normieren auf eine Körperoberfläche von 1,73 m2; die Formel nach Cockroft-Gault berechnet die endogene Kreatinin-Clearance (zur Zeit der Erstellung der Formel war keine exakte Messung der GFR möglich) und nicht die GFR, die Berechnung erfolgt, ebenso wie die Formel von Leger, auf ml/min und nicht normiert auf 1,73 m2. Die nicht normierten Formeln werden meistens für Medikamentendosierungen benutzt, die anderen für eine Klassifizierung der Stadien einer Niereninsuffizienz.
Die Formeln gelten primär für Erwachsene >18 Jahre mit eingeschränkter GFR (GFR <60ml/min/1,73 m2); für Kinder und Neugeborene kann der Algorithmus von Schwartz (1987) verwendet werden, auch hier ist der Schätzwert für den Bereich von 30-60 ml/min., bezogen auf eine Körperoberfläche von 1,73m2 (ml/min/1,73 m2) am zutreffensten.
Die in der ZEKCh in den Befunden ausgedruckte Formel für die Berechnung der MDRD2/CKD-EPI benutzt nicht die Kompensation für "Afro-Amerikaner", da die ethnische Zugehörigkeit bei der Anforderung nicht abgefragt wird.
Grundsätzlich ist zu bemerken, dass alle Formeln Schätzungen der "wahren" GFR oder ECC sind. Bei extremen Körpermassen (klein/groß, dick/dünn), bzw. Kachexie/Muskelatrophie liefern besonders die Formeln ohne Angabe der Größe oder Gewicht abweichende Schätzwerte. Ebenso sind die Formeln bei extremen Lebensaltern, Diabetikern und Transplantierten ungenau. Bei akuter Niereninsuffizienz wie bei dialysierten Patienten sind die Formeln nicht zu verwenden. (Literatur: Comparative Performance of the CKD Epidemiology Collaboration
(CKD-EPI) and the Modification of Diet in Renal Disease (MDRD) Study Equations for Estimating GFR Levels Above 60 mL/min/1.73 m2. Lesley A. Stevens, MD, MS, Christopher H. Schmid, PhD, Tom Greene, PhD,Yaping (Lucy) Zhang, MS, Gerald J. Beck, PhD, Marc Froissart, MD, PhD, Lee L. Hamm, MD,Julia B. Lewis, MD, Michael Mauer, MD, Gerjan J. Navis, MD, Michael W. Steffes, MD, PhD,Paul W. Eggers, PhD, Josef Coresh, MD, PhD, and Andrew S. Levey, MD.American Journal of Kidney Diseases, Vol 56, No 3 (September), 2010: pp 486-495.)
Wesentlich ist auch die Verwendung einer exakten Kreatininmessung. Die Cockcroft-Gault-Formel wurde mit veralteten Kreatinin-Methoden erhoben. Der technische Standard 2012 ist eine enzymatische, NIST/IDMS (National Institute of Standards/Isotope dilution mass spectrometry) kalibrierte, Kreatininmethode. Die Kreatininbestimmung der ZEKCh erfolgt enzymatisch und ist auf den NIST-Standard SRM 914 zurück führbar. Die Berechnung der MDRD2-Formel mittels Kreatininbestimmungen der ZEKCh muss mit der Formel für NIST-Standard kalibriertem Kreatinin erfolgen.
Die Formeln wurden anhand von Kollektiven erwachsener chronisch niereninsuffizienter Personen (GFR zwischen 30-60 ml/min/1,73m2) ermittelt. Die GFR von Nierengesunden und extrem niedrige GFRs werden meist zu niedrig geschätzt. Besonders bei der MDRD2-Formel werden bei Nierengesunden unplausibel niedrige GFRs berechnet. Die Mayo-Formel und die CKD-EPI-Formel berücksichtigen diesen Umstand teilweise, die Berechnungsbasis der CKD-EPI-Formel schließt nunmehr auch Nierengesunde ein. Trotzdem sollte eine, mittels Berechnung geschätzte GFR, nicht außerhalb des Bereiches des zu Grunde liegenden Kollektivs verwendet werden, d.H. nur zwischen 30-60 ml/min/1,73m2. Wobei die CKD-EPI-Formel auch bei Nierengesunden anwendbar ist.
CKD-EPI und MDRD2 Formel verwenden einen ethnischen Korrekturfator für "Afroamerikaner" und "alle anderen Rassen". Es ist wahrscheinlich, dass weitere Korrekturfaktoren für andere Ethnien notwendig sind.
Ein besonderer Fall sind Berechnungen für Kinder. Die Standard-Jaffé-Methode zur Messung des Kreatinins misst unterhalb 40µmol/l unzuverlässig. Die niedrige Muskelmasse von Neugeborenen und Kleinkindern wird nur schlecht durch die Formeln kompensiert, meist nur über die Körpergröße, deshalb sollte bei Kleinkindern und Neugeborenen auf Cystatin-C basierte Formeln ausgewichen werden (siehe unten).
Stadien der Niereninsuffizienz nach GFR
- Stadium I : GFR > 90 ml/min, normale oder erhöhte GFR, Eiweiß im Urin oder pathologischer Befund in bildgebendem Verfahren. (ICD10: N18.1).
- Stadium II : GFR 60-89 ml/min, geringgradiger Funktionsverlust. (ICD10: N18.2).
- Stadium III : GFR 30-59 ml/min, mittelgradiger Funktionsverlust. (ICD10: N18.3).
- Stadium IV : GFR 15-29 ml/min, schwerer Funktionsverlust. (ICD10: N18.4).
- Stadium V : GFR < 15 ml/min, chronisches Nierenversagen. (ICD10: N18.5).
Die MDRD2 und CKD-EPI Formeln sind für die Stadien II bis IV valide und wurden anhand von Patienten in diesen Stadien erhoben.
Es handelt sich hier selbstverständlich um die normierte GFR (ml/min/1,73 m2).
Welche Formel nehmen?
- Die CKD-EPI-Formel ist wohl bislang die zuverlässigste Formel wenn die Kreatininbestimmung NIST/IDMS normiert ist.
- Die BIS1 Formel ist für über 70-jährige wohl zuverlässiger als die CKD-EPI-Formel.
- Für Kinder ist die Schwartz-Bedside Formel die zuverlässigste Kreatinin basierte Formel, sie verlangt ebenfalls eine NIST/IDMS normierte Kreatininbestimmung. Bei Neugeborenen und Kleinkindern sollte eine Cystatin-C basierte Formel verwendet werden.
- Bei extremen Körpermassen und Muskelatrophie sollte eine Cystatin-C basierte Formel angewendet werden. für über 70-jährige dann die BIS2 Formel.
Viele Medikamentendosierungen beziehen sich auf die Cockcroft-Gault Formel. Obwohl dies Formel mit nicht standardisierter Kreatinin-Bestimmung ermittelt wurde, ergeben sich für Medikamentendosierungen kaum Unterschiede wenn die Formel mit NIST/IDMS standardiserter Methode berechnet wird.
Formeln:
Alle Formeln(ausser Leger) mit Kreatinin in mg/dl ( =µmol/l*0,01131); Körpergrösse in cm, Gewicht in kg. und Alter in Jahren.
- Cockcroft-Gault: GFR = (140-Alter) * (Gewicht in kg) * (0.85 wenn weiblich) / (72 * Kreatinin). Cockcroft D, Gault MD. Nephron, 16:31-41, 1976
- MDRD2: GFR = 186.3 x SerumCr-1.154 * Alter-0.203 * 1.212 (wenn Afroamerikaner) * 0.742 (wenn weiblich). Levey AS, Coresh J, Greene T, Stevens LA, Zhang YL, Hendriksen S, Kusek JW, Van Lente F; Chronic Kidney Disease Epidemiology Collaboration. Using standardized serum creatinine values in the modification of diet in renal disease study equation for estimating glomerular filtration rate. Ann Intern Med. 2006 Aug 15;145(4):247–54.
- Schwartz-Bedside: GFR=0.413*Körpergrösse/Kreatinin.Schwartz GJ, Muñoz A, Schneider MF, Mak RH, Kaskel F, Warady BA, Furth SL.New equations to estimate GFR in children with CKD . J Am Soc Nephrol. 2009 Mar;20(3):629-37.
- Schwartz Konventionell: GFR = (k*Körperlänge) / Kreatinin wobei: K = 0,33 (<1 Jahr + Frühgeboren) bzw. k = 0,45 (<1 Jahr Normgeborene) bzw. k = 0,55 (heranwachsendes Kind) bzw. k = 0,7 (ab 12 bis 18 Jahre). Schwartz GJ, Haycock GB, Edelmann CM, Spitzer A (August 1976). "A simple estimate of glomerular filtration rate in children derived from body length and plasma creatinine". Pediatrics 58 (2): 259–63.
- Counahan-Barratt : GFR=0.43*Ht/Scr. Counahan R, Chantler C, Ghazali S, Kirkwood B, Rose F, Barratt TM. Estimation of glomerular filtration rate from plasma creatinine concentration in children. Arch Dis Child. 1976;51:875-878.
- CKD-Epi: GFR = 141 * min(Kreatinin/κ,1)α * max(Kreatinin/κ,1)-1.209 * 0.993Alter * 1.018 [wenn weiblich] * 1.159 [wenn Afroamerikaner];
wobei Kreatinin in mg/dL ist, κ ist 0.7 (62 µmol/l) für Frauen und 0.9 (80µmol/l) für Männer, α ist –0.329 für Frauen und –0.411 für Männer, min ist das Minimum von Kreatinin/κ oder 1, und max ist das Maximum von Kreatinin/κ oder 1. Will heissen:
Nicht-Afroamerikanische Frau und Kreatinin kleiner 0,7 mg/dl bzw. 62 µmol/l:
1,018 (weiblich) * 141(Konstante) * 0.993Alter * Kreatinin/0,7)-0,329
Nicht-Afroamerikanische Frau und Kreatinin grösser 0,7 mg/dl bzw. 62µmol/l:
1,018 (weiblich) *141(Konstante) * 0.993Alter * (Kreatinin/0,7)-1,209
Nicht-Afroamerikanischer Mann und Kreatinin kleiner 0,9 mg/dl bzw. 80µmol/l:
141 (Konstante *1 weil männlich) * 0.993Alter * Kreatinin/0,9)-0,411
Nicht-Afroamerikanischer Mann und Kreatinin grösser 0,9 mg/dl bzw. 80µmol/l:
141(Konstante *1 weil männlich) * 0.993Alter * (Kreatinin/0,9)-1,209
Für Afroamerikaner ist jeweils alles noch mit 1,159 zu multiplizieren
Levey AS, Stevens LA, Schmid CH, Zhang YL, Castro AF 3rd, Feldman HI, Kusek JW, Eggers P,
Van Lente F, Greene T, Coresh J;
CKD-EPI (Chronic Kidney Disease Epidemiology Collaboration). A New Equation to Estimate
Glomerular Filtration Rate. Ann Intern Med 150(9):604-12. (2009).
- Mayo (Quadratische Formel): GFR = exp(1.911 + 5.249/Kreatinin – 2.14/Kreatinin^2 – 0.00686 * Alter-0.205 (wenn weiblich)) wenn Kreatinin< 0.8 mg/dL, Kreatinin ist 0.8. Rule AD, Larson TS, Bergstralh EJ, Slezak JM, Jacobsen SJ, Cosio FG (December 2004). Using serum creatinine to estimate glomerular filtration rate: accuracy in good health and in chronic kidney disease. Annals of Internal Medicine 141 (12): 929–37.
- Leger: GFR (ml/min) = [(56,7 *Gewicht) + (0,142* Grösse^2)]/Kreatinin(µmol/l). Leger F, Bouissou F, Coulais Y, Tafani M, Chatelut E (2002) Estimation of glomerular filtration rate in children. Pediatr Nephrol 17:903–907.
- BIS-1: GFR=3736*Kreatinin(mg/dl)-0,87*Alter-0,95*0,82 (wenn weiblich). Schaeffner ES1, Ebert N, Delanaye P, Frei U, Gaedeke J, Jakob O, Kuhlmann MK, Schuchardt M, Tölle M, Ziebig R, van der Giet M, Martus P. Two novel equations to estimate kidney function in persons aged 70 years or older. Ann Intern Med. 2012 Oct 2;157(7):471-81. doi: 10.7326/0003-4819-157-7-201210020-00003.
Berechnete GFR/Clearance
| Weitere Angaben: | ||
| Plasma-Kreatinin [µmol/l]: | ||
| Alter [Jahre]: | ||
| Körperlänge (für Schwartz und Counahan) [cm]: | ||
| Körpergewicht (für Cockcroft & Gault) [kg]: | ||
| Formel nach: | Berechnete GFR: | Bemerkung: |
| Vereinfachte MDRD2 (valide im Bereich 30-60 mml/min/1,73m2): | [ml/min/1,73m2] | |
| CKD-EPI (valide im Bereich 30-60 mml/min/1,73m2): | [ml/min/1,73m2] | |
| Mayo (valide im Bereich 30-60 mml/min/1,73m2): | [ml/min/1,73m2] | |
| Schwartz (Original/Kinder): | [ml/min/1,73m2] | |
| Schwartz (Bedside/Kinder): | [ml/min/1,73m2] | |
| Counahan&Barratt (Kinder): | [ml/min/1,73m2] | |
| Leger (Kinder): | [ml/min] | |
| Cockcroft & Gault (Kreatinin-Clearance) : | [ml/min] | |
| BIS1 (valide ab 70 Jahre) : | [ml/min/1,73m2] |
Berechnung der GFR mit Kreatinin und Cystatin-C (BIS-2)
Die BIS-Formeln (Berlin Initiative Study) wurden besonders für über 70-jährige validiert. Während die BIS-1 Formel auf der(enzymatischen) Bestimmung des Kreatinins beruht und damit zusammen mit Alter und Geschlecht die GFR berechnet, zieht die BIS-2 Formel zusätzlich Cystatin-C zur Berechungn heran. Insgesamt scheint die Kombination von Kreatinin und Cystatin-C validerer Ergebnisse als die Berechnung nur mit Kreatinin zu liefern. Die Validierung an einem großem Kollektiv steht allerdings noch aus.
- BIS-2: GFR=767*Cystatin-c (mg/l)-0.61*Kreatinin(mg/dl)-0,4*Alter-0,57*0,87 (wenn weiblich).
Schaeffner ES1, Ebert N, Delanaye P, Frei U, Gaedeke J, Jakob O, Kuhlmann MK, Schuchardt M, Tölle M, Ziebig R, van der Giet M, Martus P. Two novel equations to estimate kidney function in persons aged 70 years or older. Ann Intern Med. 2012 Oct 2;157(7):471-81. doi: 10.7326/0003-4819-157-7-201210020-00003.
Die GFR nach der BIS-2 Formel kann nachstehend berechnet werden:
Berechnete GFR/Clearance
| Geschlecht: | |
| Männlich | Weiblich |
| Weitere Angaben: | ||
| Plasma-Kreatinin [µmol/l]: | ||
| Alter [Jahre]: | ||
| Plasma-Cystatin-C [mg/l]: | ||
| Formel nach: | Berechnete GFR: | Bemerkung: |
| BIS2: | [ml/min/1,73m2] | |
Berechnete GFR nur mit Cystatin
Cystatin-C bietet sich für die Berechnung der GFR an. Hierfür gibt es, wie für die Berechnung der GFR mittels Kreatinin, verschiedenste Formeln.
Die ZEKCH verwendet die Formel von Grubb:
Simple Cystatin C–Based Prediction Equations for Glomerular Filtration Rate Compared with the Modification of Diet in Renal Disease Prediction Equation for Adults and the Schwartz
and the Counahan–Barratt Prediction Equations for Children
Anders Grubb, Ulf Nyman, Jonas Bjork, Veronica Lindstrom, Bengt Rippe,Gunnar Sterner and Anders Christensson. Clinical Chemistry 51:8 1420–1431 (2005).
Die Ausgabe erfolgt direkt auf die Standardoberfläche von 1,73m2 (ml/min./1,73m2).
Diese Formel berücksichtigt sowohl Geschlecht und Alter und berücksichtigt somit auch für Kinder gültig.
Bei der Bestimmung von Cystatin-C wird die GFR in der Labor-EDV automatisch berechnet.
Für die Berechnungen von Medikamentendosierungen wird die GFR/ECC meist unnormiert in ml/min benötigt.
Da, im Gegensatz zur ECC, bei der Anforderung von Cystatin-C keine Abfrage der Körpergrösse und-Gewicht erfolgt, kann auch keine Körperoberfläche berechnet werden. Eine automatische Rück-Berechnung auf die unnormierte Ausgabe der GFR (ml/min) ist daher nicht möglich. Eine Rückrechnung aus der Angabe ml/min./1,73m2 erfolgt nach der Formel: GFR/ECC ml/min. = (GFR/ECC in ml/min./1,73m2 * Körperoberfläche)/1,73. Die Körperoberfläche kann nach z.B. der Formel von Dubois&Dubois berechnet werden.
Eine Tabelle mit der Zuordnung der verschiedenen GFR-Formeln zu verschiedenen Cystatin-C Konzentrationen findet sich in folgender Exceltabelle, in der auch die verschiedenen Berechnungsformeln der ECC und Cystatin-C-GFR zu finden sind. Die Spalte mit der in der ZEKCH verendete Formel nach Grubb ist fett umrandet.
Diese Tabelle ist nicht unbedingt intuitiv zu verständlich, die Berechnungen erfolgen auf eigene Gefahr.
Online-GFR-Rechner mit Cystatin
Einen Online-Rechner für die GFR-Abschätzung aus Cystatin-C finden Sie hier:
| Cystatin C [Serum] | [mg/l] | |
| Alter | Jahre |
Cystatin C-Test standardisiert nach ERM®-DA471/IFCC
Berechnete glomeruläre Filtrationsrate: [ml/min]Bitte beachten Sie, dass die Formel nur für Cystatin C-Werte bis ca. 3 mg/l evaluiert ist!
Körperoberfläche und BMI
Für die Berechnung der Körperoberfläche sind, neben der klassischen Formal von DuBois&DuBois, mittlerweile über 60 Formeln verfügbar.
Die Formel nach DuBois&DuBois ist wahrscheinlich nur eingeschränkt für Neugeborene/Frühgeborene anwendbar. Hier empfiehlt sich die Formel nach Meban oder die Neo-BSA nach Ahn (gültig von 400 Gramm bis 7000 Gramm Körpergewicht). Für Kinder und Erwachsen scheint die Formel nach Mosteller am genauesten zu sein.
Nach neueren Nachmessungen mit 3-D-Scannern stimmt die durch Shuter angepasste DuBois Formel für westliche Erwachsene im Alter von 18-30 Jahre am präzisesten mit den Scans überein.
Alle allgemeine Formeln versagen bei: Extremen Lebensaltern, extremen Körperdimensionen (Verbraeken).
Wenn man bedenkt, dass DuBois&DuBois ihre Formel 1915 anhand der Daten 9 Erwachsener erstellt haben, ist diese Formel immer noch erstaunlich präzise und gilt immer noch als "Standard" für Erwachsene.
Die Berechnung des BMI ist immer wieder beliebt aber nicht unbedingt aussagekräftig. Wladimir Klitschko ist 1,98 m groß und wiegt 109,6 Kg. Mit einem BMI von 27,96 wäre er somit übergewichtig.......
Literatur:
- DuBois D, DuBois EF. A formula to estimate the approximate surface area if height and weight be known. Arch Int Med 1916 17:863-71.
- Shuter B, Aslani A. Body surface area: Du Bois and Du Bois revisited. Eur. L. Appl. Physiolo. 2000; 82: 250-254
- Daniell N, Olds T, Tompkins G. Technical Note: Criterion Validity of Whole Body Surface Area Equations: A Comparision Using 3D Laser Scanning. American Journal of Physical Anthropology. 2012;148: 148-155.
- C. Meban. The surface area and volume of the human fetus. J. Anat. 1983; 137, 2, pp. 271-278.
- Mosteller RD. Simplified Calculation of Body Surface Area. N Engl J Med. 1987 Oct 22;317(17):1098. (letter.)
- Haycock GB, Schwartz GJ, Wisotsky DH. Geometric method for measuring body surface area: A height weight formula validated in infants, children and adults. The Journal of Pediatrics 1978 (93):1:62-66.
- Gehan EA, George SL. Estimation of human body surface area from height and weight. Cancer Chemother Rep 1970 54:225-35.
- Boyd E. The growth of the surface area of the human body. Minneapolis: University of Minnesota Press, 1935.
- Ahn Youngmee. Formula and Scale for Body Surface Area Estimation in High-Risk Infants.Coll. Antropol 201 (34):4:1273–1280.
- Verbraecken J, Van de Heyning P, De Backera W, Van Gaal L. Body surface area in normal-weight, overweight, and obese adults. A comparison study. Metabolism Clinical and Experimental. 2006; 55: 515– 524
| Grösse : | [cm] |
| Gewicht : | [kg] |
| Körperoberfläche nach Du Bois & Du Bois : | [m^2] | Körperoberfläche nach Du Bois/Shuter : | [m^2] |
| Körperoberfläche nach Meban (Neugeborene) : | [m^2] |
| Körperoberfläche nach Mosteller : | [m^2] |
| Körperoberfläche nach Boyd : | [m^2] |
| Körperoberfläche nach Haycock : | [m^2] |
| Körperoberfläche nach Gehan&George : | [m^2] |
| Körperoberfläche nach Ahn (Neo-BSA) : | [m^2] |
| BMI : |
| Kachektisch : | <15 |
| Untergewicht : | 15,0 - 18,9 |
| Normal : | 19,0 - 24,9 |
| Übergewicht : | 25,0 - 29,9 |
| Fettleibig : | 30,0 - 39,9 |
| Krankhaft Fettleibig : | >40 |
Fraktionelle Natriumexkretion
Die Fraktionelle Natriumexkretion (FENa) wird im Rahmen der Differentialdiagnose des akuten Nierenversagens verwendet.
Die verwendet Formel lautet:
| FENa= | UNa*PCr | x100 |
| PN *UCr |
Eine von FENa <1% weist auf ein prärenales (vermindertes Volumen/Fluss) und eine FENa >2% auf ein renales/postrenales Nierenversagen (verminderte Konzentrationsfähigkeit) hin.
Die Gabe von Natriuretika verfälscht das Ergebnis.
Literatur:
Steiner R (1984). "Interpreting the fractional excretion of sodium". Am J Med 77 (4): 699–702
Lameire N. Acute renal failure. Lancet 2005; 365: 417-430
Bitte hier eingeben :
| Plasma-Natrium : | [mmol/l] | ||
| Urin-Natrium : | [mmol/l] | ||
| Plasma-Kreatinin : | [µmol/l] | ||
| Urin-Kreatinin : | [mmol/l] | ||
| Fraktionelle-Natrium-Ausscheidung : | [%] | Bewertung : |
Fraktionelle Harnstoff Exkretion /Fractional Excretion of Urea (FEUrea)
Wenn die Urinausscheidung wegen einer gesteigerten Wasserreabsorbtion vermindert ist, erhöht sich gegenläufig die Urinkonzentration des Kreatinins, aber nicht die Ausgeschiedene Kreatininmenge pro Zeiteinheit (Tag). Daher bietet sich die Berechnung des Quotienten von Urin/Plasma-Kreatinin (Kreatinin-Clearance) als Kriterium für die Unterscheidung ob die verminderte Urinmenge funktionell/prerenal (Quotient U/P > 20) oder durch den Verlust von Nephronen verursacht ist (U/P<20). Die Natrium Reabsorbtion von Natrium ist bei prerenalen Ursachen der Oligurie ebenfalls gesteigert, so dass die Fraktionelle Natrium Exkretion als kummulierter Quotient oder, relativer Quotient, aus Kreatinin- und Natrium- Reabsorbtion berechnet werden kann.
Die Fraktionelle Natrium Exkretion das das Verhältnis der Natrium-Clearance zu der Kreatinin-Clearance aus.
Bei vielen der prärenalen Ursachen einer Oligurie (Ascites, Herzinsuffizienz etc.) werden allerdings Diuretika zur Behandlung eingesetzt, so das die Verwendung der Fraktionelle Natrium Exkretion irreführend sein kann. In diesen Fällen kann ein kummlierte Kreatin- Harnstoff-Quotient, die Fraktionelle Harnstoff Exkretion, berechnet werden.
Die Fraktionelle Harnstoff Exkretion ist invers proportional zur proximalen Wasserreabsorbtion.Eine Erhöhung der Harnstoffreabsorbtion führt zu einer Verminderung de Fraktionelle Harnstoff Exkretion und eine Erhöhung des Quotienten Harnstoff/Kreatinin.
Insgesamt ist der Nutzen der Fraktionelle Harnstoff Exkretion umstritten, bei Patienten unter Diuretika-Therapie ist die Fraktionelle Harnstoff Exkretion aber eine Alternative zu der Fraktionelle Natrium Exkretion. Bei Kindern soll die Fraktionelle Harnstoff Exkretion möglicherweise der Fraktionelle Natrium Exkretion überlegen sein.
Fraktionelle Harnstoff Exkretion =<35% Prerenal; > 50% Renal.
Die Fraktionelle Harnstoff Exkretion wird massgeblich durch die Funktion des proximalen Tubulus, die Fraktionelle Natrium Exkretion durch den distalen Tubulus und der U/P-Kreatinin-Quotienten durch die Gesamttubulus-/Nephronfunktion bestimmt. Alle Quotienten sind aber bei osmotischer Diurese nur eingeschränkt verwendbar.
Literatur:
- Carvounis CP, Nisar S, Guro-Razuman S. Significance of the fractional excretion of urea in the differential diagnosis of acute renal failure. Kidney Int. 2002 Dec;62(6): 2223-9.
- Darmon et al. Diagnostic performance of fractio nal excretion ofurea in the evaluation of critically ill patients withacute kidney injury: a multicenter cohort study. Critical Care 2011, 15:R178.
- Fujita H, Shinjoh M, Ishii T, Awazu M. Utility of fractional excretion of urea in the differential diagnosis of acute kidney injury in children. Pediatr Nephrol. 2016 Aug; 31(8):1349-53.
Fahimi D, Mohajeri S, Hajizadeh N, Madani A, Esfahani ST, Ataei N, Mohsseni P, Honarmand M. Comparison between fractional excretions of urea and sodium in children with acute kidney injury. Pediatr Nephrol. 2009 Dec; 24(12):2409-12.
Bitte hier eingeben :
| Plasma-Harnstoff : | [mmol/l] | ||
| Urin-Harnstoff : | [mmol/l] | ||
| Plasma-Kreatinin : | [µmol/l] | ||
| Urin-Kreatinin : | [mmol/l] | ||
| Fraktionelle-Harnstoff-Ausscheidung : | [%] | Bewertung : |
MELD-Score
Der folgende Rechner erlaubt die Berechnung des MELD-Scores.
Folgendes ist zu beachten:
- Der Score für chronische Lebererkrankungen zu verwenden.
- Der Score ist nur für Patienten über 12 Jahre geeignet.
- Der maximale Score ist immer 40, Werte über 40 werden auf 40 "gekürzt".
- Das maximal verrechnete Kreatinin beträgt 4 mg/dl (305 µmol/l). höhere Kreationinkonzentration werden auf 4 mg/dl (305 µmol/l) "gekürzt"
- Die Kreatininkonzentration bei dialysierte Pateinten, ist ungeachtet der gemessenen Kreatininkonzentration, immer mit 4 mg/dl (305µmol/l) einzugeben (MELD-UNOS).
- Die minimalen Werte sind 1 für den INR, 1mg/dl (17,09 µmol/l) für Bilirubin und 1 mg/dl (76,3 µmol/l) für das Kreatinin. Niedrigere Eingabewerte werden "aufgerundet". Somit beträgt der minimale MELD-Score immer 6.
- Dieser Rechner akzeptiert ansonsten nur SI-Einheiten, zur Umrechnung aus anderen Einheit, z.B. mg/dl benutzen Sie bitte den Einheitenrechner oben.
Formel:
MELD Score = 10 {0.957 Ln(Serumkreatinin mg/dl) + 0.378 Ln(Bilirubin ges. mg/dl) + 1.12 Ln(INR) + 0.643}
(Ergebnis auf die nächste ganze Zahl runden)
Literatur:
Wiesner R, Edwards E, Freeman R et al. and the United Network for Organ Sharing Liver Disease Severity Score Committee: The model for end-stage liver disease (MELD) and allocation of donor livers. Gastroenterology 2003; 124: 91–6.
| Plasma/Serum-Kreatinin [µmol/l]: | |
| Gesamt-Bilirubin [µmol/l]: | |
| INR : | |
| MELD-Score : |
PELD-Score
Der MELD-Score ist nur für Patienten über 12 Jahre geeignet. Für jüngere Kinder ist der PELD-Score anzuwenden (Pediatric-End-Stage Liver Disease-Score). Er berücksicht Wachstumsstörungen, sehr kleines Alter und anstelle des Kreatininins im MELD-Score das Albumin.
Die Formel lautet:
PELD Score = 4.80 * ln(tBili mg/dl) + 18.57 * ln(INR) - 6.87 * ln(Albumin g/dl) + 4.36(wenn jünger als 1 Jahr alt) + 6.67(bei Wachstumsstörungen, Gewicht/Grösse kleiner als -2SD.
Literatur:
McDiarmid SV, Anand R, Lindblad AS; Principal Investigators and Institutions of the Studies of Pediatric Liver Transplantation (SPLIT) Research Group. Development of a pediatric end-stage liver disease score to predict poor outcome in children awaiting liver transplantation. Transplantation. 2002 Jul 27;74(2):173-81.
Sanchez MC, D'Agostino DE. Pediatric end-stage liver disease score in acute liver failure to assess poor prognosis. J Pediatr Gastroenterol Nutr. 2012 Feb;54(2):193-6.
| Plasma/Serum-Albumin [g/l] : | |
| Gesamt-Bilirubin [µmol/l] : | |
| INR : | |
| Alter : | |
| Jünger 1 als Jahr | |
| Wachstumsstörung (Gewicht/Grösse kleiner als -2SD : | |
| Wachstumsstörung ? | |
| PELD-Score : |
Child-Turcotte-Pugh-Score
Der Child-Turcotte-Pugh-Score (CTP-Score; Child-Pugh-Score) dient zur Stadieneinteilung der Leberzirrhose und beruht auf Klinischen und Labor-Kriterien nach denen Punkte vergeben werden. Je nach Ursache der Leberzirrhose werden die Punkte für den Ikterus unterschiedlich berechnet. Die Summe der Punkte ergibt ein Stadium der Leberzirrhose mit möglichen Mortalitäts- /Uberlebenswahrscheinlichkeiten. Geegenüber dem MELD-Score berücksichtigt er nicht die Nierenfunktion.
Literatur:
Die Im Rechner aufgeführten Mortalitäts- /Uberlebenswahrscheinlichkeiten sind undokumentiert.
Child CG, Turcotte JG. Surgery and portal hypertension. In: The liver and portal hypertension. Edited by CG Child. Philadelphia: Saunders 1964:50-64.Pugh RNH, Murray-Lyon IM, Dawson JL, Pietroni MC, Williams R. Transection of the esophagus in bleeding oesophageal varices. Br J Surg 1973;60:648-52
| Bilrubin (µmol/l) : | |
| Serumalbumin (g/l) : | |
| INR : | |
| Ascites ? : | |
| Enzephalopathie ? : | |
| Child-Turcotte-Pugh-Score : | |
| Stadium : | |
| 1-Jahresüberlebensraten : | |
| 5-Jahresüberlebensraten : | |
| 10-Jahresüberlebensraten : | |
| Perioperative Mortalität : |
Maddrey Score
Der Maddrey-Score berechnet aus dem Bilirubin und der Prothrombinzeit (PTZ/TPZ/PT) des Patienten einen Score.
Wenn die Berechnung einen Score von > 32 ergibt, besteht eine schlechte Prognose und eine potentielle Indikation zur Steroid-Therapie. (Maddrey WC, Boitnott JK, Bedine MS, Weber FL Jr, Mezey E, White RI Jr. Corticosteroid therapy of alcoholic hepatitis. Gastroenterology. 1978 Aug;75(2):193-9. PMID: 352788.)
Die original Formel lautet: Meddrey-Score = 4,6 * (Patienten - PTZ - Standard - PTZ) + Bili(mg / dl).
aktuell verwendetes Reagenz: PT REC Firma Roche, ab dem LOT 883162
International Sensitivity Index ISI 0,911 PT
Mean normal prothrombin time MNPT 8,95 s
Stand: 27.05.2026
Bitte hier eingeben :
| Bilirubin : | [µmol/l] |
| Patienten-PTZ : | |
| Zeit Referenz-Plasma : | [Sekunden] |
| Maddrey Discriminant Function : | [Punkte] |