Radiochirurgie und Stereotaxie
Bei der Stereotaxie handelt es sich um eine Bestrahlungstechnik, bei der ein Tumor kleinvolumig und hochpräzise mit sehr hohen täglichen Bestrahlungsdosen in wenigen Bestrahlungssitzungen behandelt wird. Ziel der Stereotaxie ist es, bei gleicher Effektivität der Behandlung Nebenwirkungsrisiken zu reduzieren und die Lebensqualität der Patienten*innen durch eine deutlich verkürzte Behandlungszeit zu verbessern. Durch die Überlagerung vieler verschiedener Einstrahlrichtungen im Tumor wird das umgebene, nicht erkrankte Gewebe wesentlich geringer belastet. Die Bestrahlung selbst einschließlich der Lagerung dauert ca. eine halbe Stunde. Die Patientenlagerung und die Strahlapplikation werden vor und während der Behandlung kontinuierlich durch eine aufeinander abgestimmte Kombination von Kontroll- und Sicherheitssystemen überprüft.
In unserer Klinik wird z.Zt. bei den folgenden Erkrankungen eine Indikation zur Stereotaxie durchgeführt:
Kleine Metastasen im Gehirn
Prostatakrebs
Lungenmetastasen
Inoperable Nicht-kleinzellige Bronchialkarzinome der Stadien I
Ausgewählte, meist solitäre Knochenmetastasen
Radiochirurgie (Einzeitbestrahlung mit dem „HyperArc“-System)
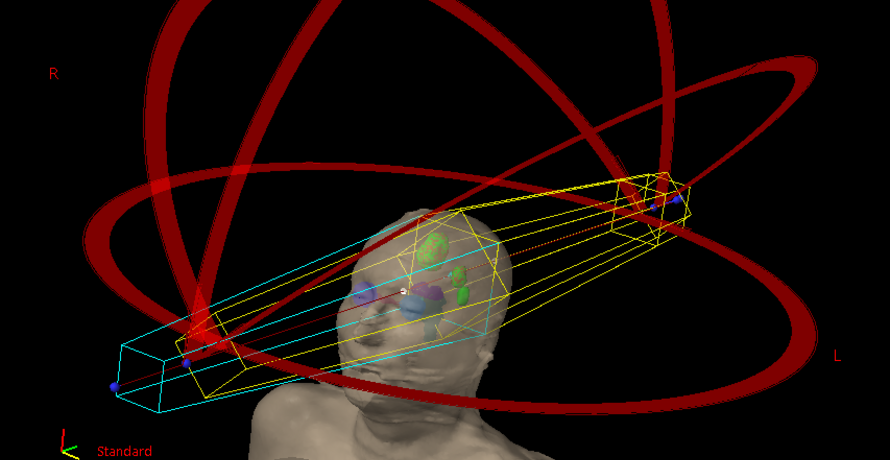
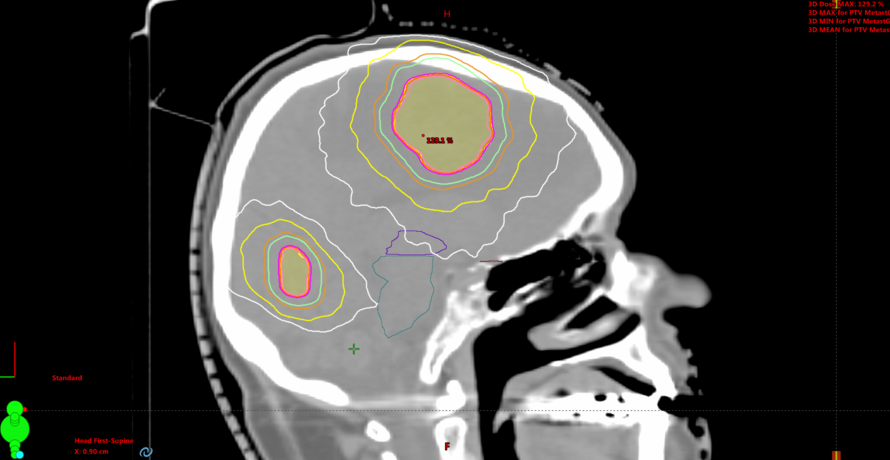
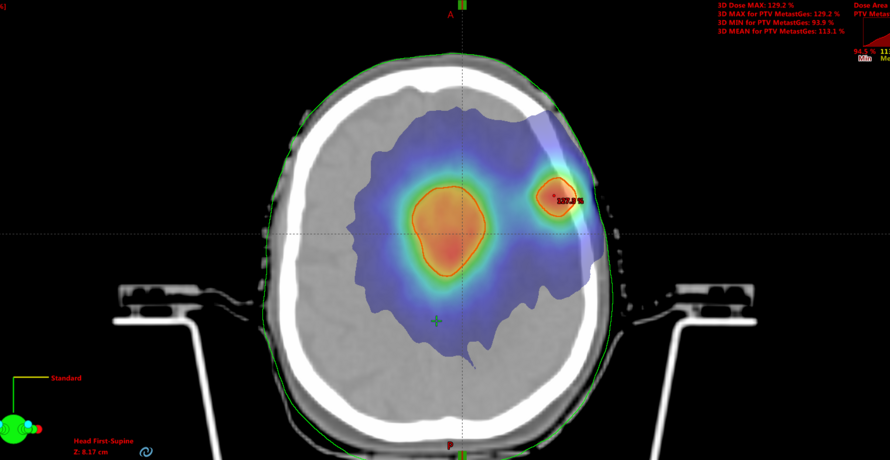
An der Klinik für Strahlentherapie und Radioonkologie des Universitätsklinikums Ulm werden seit April 2019 Patient*innen mit Hirnmetastasen mit einer hochpräzisen radiochirurgischen Technik bestrahlt („HyperArc“). Die Vorteile für die Patienten: Die Behandlung ist erheblich schneller und kann auch bei mehreren Tumorherden, statt wie bisher bei einzelnen Absiedlungen, eingesetzt werden (Dauer einer Bestrahlungssitzung: ca. 15 Minuten). Zudem ist die Methode genauso effektiv und präzise wie bisherige Verfahren.
Während früher meistens eine zweiwöchige Strahlentherapie des gesamten Gehirns erforderlich war, wird heute zunehmend eine Bestrahlung der einzelnen Metastasen mit hohen Dosen an wenigen Behandlungstagen durchgeführt. Je nach Größe und Lage der Metastase kann die Anzahl der Bestrahlungen zwischen 1 und 5 liegen.
Im Gegensatz zu bisherigen Systemen, bei denen die Patienten etwa eine Stunde auf der Bestrahlungsliege verbringen mussten, wird durch eine vollautomatisierte Abfolge der einzelnen Bestrahlungsschritte eine deutliche Verkürzung der Behandlungszeit erreicht.
So könnten innerhalb von etwa 15 Minuten einzelne, aber auch mehrere Hirnmetastasen mit hohen Dosen effektiv behandelt werden. Gegenüber herkömmlichen Systemen kann aufgrund des sehr steilen Dosisabfalls das gesunde Gewebe in der Umgebung der Metastasen noch besser geschont werden.
Die Patientenlagerung und die Strahlapplikation werden dabei kontinuierlich durch eine aufeinander abgestimmte Kombination von Kontroll- und Sicherheitssystemen überprüft. Bisher musste vor einer hochpräzisen Strahlentherapie der Kopf des Patienten meist in einer Maske vollständig fixiert werden, damit dieser während der Behandlung nicht bewegt werden konnte. Für das neue System wird ein thermoplastisches Maskenmaterial mit einer Aussparung im Augen- und Nasenbereich verwendet, ist also wesentlich komfortabler. Ein Oberflächenabtastungssystem hilft, die Patientenlagerung millimetergenau zu überprüfen. Diese Methode kann bei Hirnmetastasen, aber auch bei gutartigen Tumoren des Gehirns eingesetzt werden. Jährlich werden 20-50 Patienten im Universitätsklinikum Ulm mit der neuen Technologie bestrahlt.
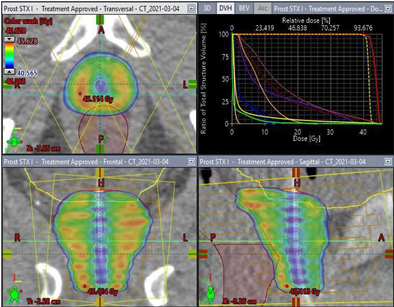
Stereotaktische Bestrahlung der Prostata mit dem „Ray-Pilot“-System
Seit März 2021 werden ausgewählte Patienten mit Prostatakrebs stereotaktisch bestrahlt. Diese Technik wird am Uniklinikum Ulm im Rahmen der Registerstudie SBRT/eHFX-Studie PCa der AG Prostatakarzinom der Deutschen Gesellschaft für Radioonkologie (DEGRO) angewandt. Bei dieser Technik werden statt 30-39 Behandlungssitzungen nur 5 Behandlungssitzungen benötigt. Die Behandlung erfolgt jeden zweiten Tag. Für die Dauer der Behandlung wird ein Katheter mit einem nicht ionisierenden elektromagnetischen Transmitter in die Harnröhre gelegt. Dieser Transmitter ermöglicht es, in Echtzeit intrafraktionelle Bewegungen der Prostata zu detektieren. Diese Information wird verwendet, um die Dosisapplikation zu optimieren. Dadurch ist es möglich, den Bestrahlungszeitraum bei gleicher Effektivität von 7-8 Wochen auf 5 Bestrahlungssitzungen zu reduzieren.
Stereotaktische Bestrahlung von Lungenmetastasen und Nicht-kleinzelligen Bronchialkarzinomen der Stadien I
Die Indikationen für die Präzisionsbestrahlung umfassen einzelne kleine Lungenmetastasen und frühe Stadien Nicht-kleinzelliger Bronchialkarzinome. Hohe Dosen ermöglichen eine bestmögliche Tumorkontrolle, während durch einen steilen Dosisabfall das umliegende Lungengewebe bestmöglich geschont wird. Für die Bestrahlungsplanung wird ein 4D CT verwendet mit dem die Position des Tumors während jeder Atemphase erfasst wird. Die Bestrahlungssitzung kann daher in komfortabler freier Atmung durchgeführt und die Dauer auf etwa 15 Minuten verkürzt werden. Gerade bei Patienten, bei denen eine Radikaloperation auf Grund von Nebenerkrankungen und des Alters ein hohes Komplikationsrisiko birgt, ist eine stereotaktische Bestrahlungen eine sinnvolle Alternative. In Abhängigkeit von Lage und Größe des Tumors werden nur 3-5 Bestrahlungssitzungen benötigt.
Abb.3: Stereotaktische Bestrahlung eines Lungentumors
Stereotaktische Bestrahlung von Knochenmetastasen
Bei Patienten mit wenigen Knochenmetastasen (1-5 Metastasen) kann eine stereotaktische Bestrahlung sinnvoll sein. Ziel ist eine vollständige Vernichtung der Tumorzellen im bestrahlten Areal. Dies wird durch hohe Einzeldosen erreicht (7-8 Gy). Die Behandlung umfasst in der Regel 5 Bestrahlungssitzungen über 5 Tage.
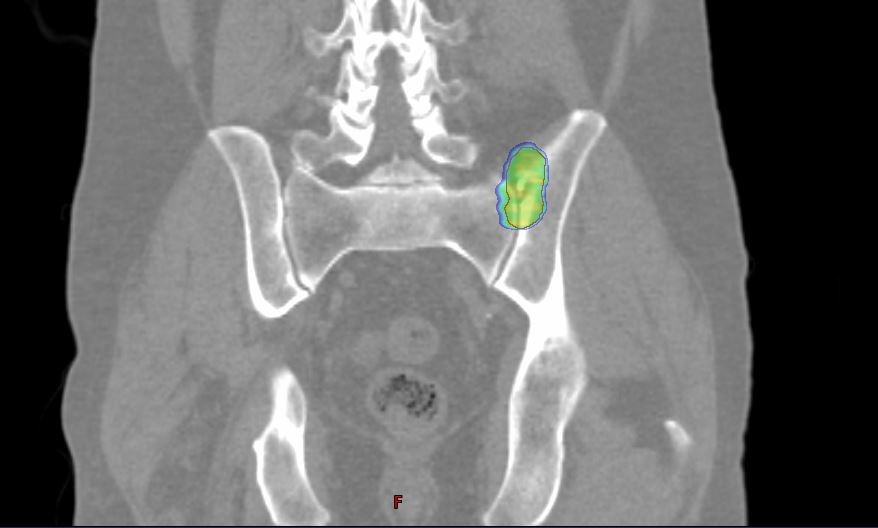
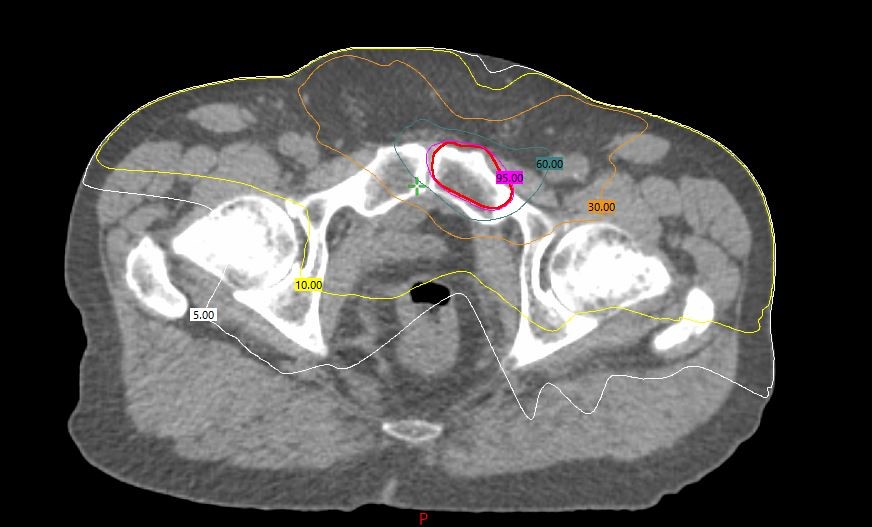
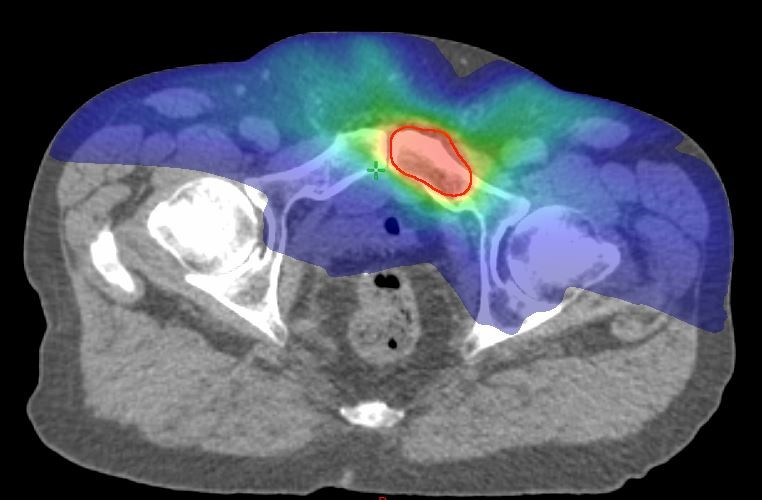
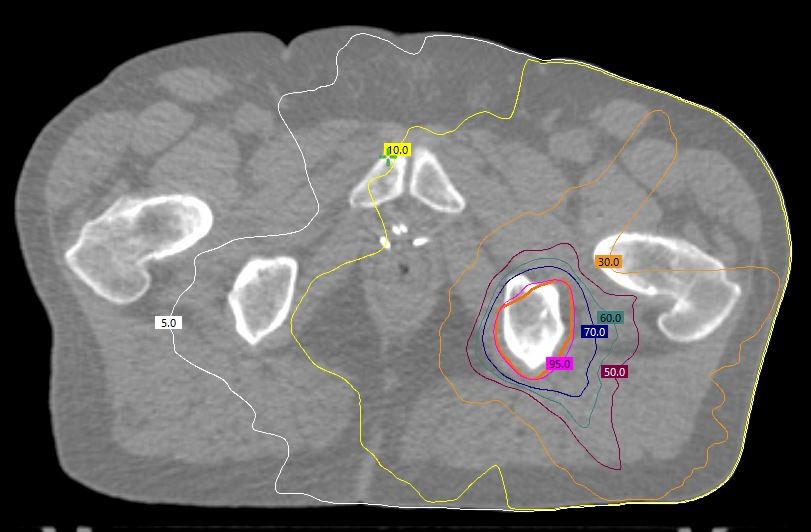
Abb. 4: Zielvolumen und Dosisverteilung bei der stereotaktischen Bestrahlung von Knochenmetastasen.