Betreute Krankheiten
Angeborene Immundefekte
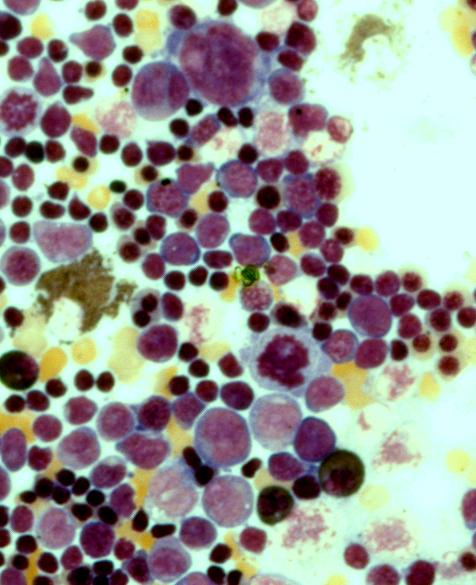
Primäre Immundefekte/Autoinflammationssyndrome sind eine heterogene Gruppe angeborener Erkrankungen, die alle Teilfunktionen des Immunsystems betreffen können. Sie gehen einher mit häufigen eventuell ungewöhnlichen Infekten, Gedeihschwäche und einer Störung der Immunregulation u. a. mit Milz- und Lymphdrüsenschwellungen, Granulomen und verschiedenen Autoimmunphänomenen. Aus der möglichst genauen Beschreibung des Infektionsmusters, des immunologischen Phänotyps, aus funktionellen Untersuchungen, aber auch aus der Analyse der genetischen Ursachen leiten sich die therapeutischen Konsequenzen bis hin zur Stammzelltransplantation ab. Alle entsprechenden diagnostischen und therapeutischen Maßnahmen sind in unserem Zentrum etabliert.
WHIM-Syndrom
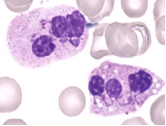
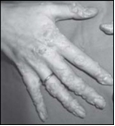
WHIM ist ein Akronym für die Symptome Warzen, Hypo-Gammaglobulinämie, Infektionen und Myelokathexis. Das Syndrom ist genetisch bedingt und wird autosomal-dominant vererbt. Eine chronische Neutropenie im peripheren Blut ist assoziiert mit dem Zurückhalten der Zellen im Knochenmark (Myelokathexis). Die Inzidenz wird geschätzt auf 0.23 in 1 Millionen (Cohen et al., 2012) und mit mehr als 40 publizierten Fällen weltweit ist das Syndrom sehr selten. Die Krankheit beginnt im frühen Kindesalter mit rezidivierenden bakteriellen Infekten, die sofort auf Antibiotika ansprechen. Im späteren Leben entwickeln die meisten Patienten disseminierte, hartnäckige Warzen mit den häufigen Papilloma-Virus (HPV)-Serotypen. Die Zahl aller Neutrophilen ist meist < 300/ Mikroliter Blut. Eine Lymphopenie ist unterschiedlich stark ausgeprägt, Hämoglobin und Thrombozytenzahl sind normal. Ursache des WHIM-Syndroms sind meist heterozygote Mutationen im CXCR4-Gen in der Region 2q21. Das Gen kodiert einen Chemokin-Rezeptor, der in blutbildenden und nicht-blutbildenden Zellen exprimiert wird. Die Mutationen betreffen den C-Terminus des Proteins. Die Therapie besteht in monatlichen Immunglobulin-Infusionen, womit die Häufigkeit von Infektionen reduziert werden kann. Durch tägliche Injektion von G-CSF oder GM-CSF können die Neutrophilenzahl und die Knochenmark-Zytologie normalisiert werden. Weitere klinische Studien etablieren die Nutzung des CXCR4 Antagonisten AMD3100 (Plerixafor) um die Neutrophilenzahl im peripheren Blut zu steigern (McDermott et al., 2014).
Ansprechpartner nach Krankheitsbild
Angeborene Immundefekte
Priv.-Doz. Dr. med. Manfred Hönig
Prof. Dr. med. Ansgar Schulz
Genetische Diagnostik angeborener Immundefekte
Dr. med. Klaus Schwarz
Prof. Dr. med. Ansgar Schulz
Autoinflammations-/ Fiebersyndrome Rheumatische Erkrankungen bei Kindern
Dr. med. Catharin Schütz
Prof. Dr. med. Ansgar Schulz
WHIM-Syndrom
Prof. Dr. med. Ansgar Schulz
Prof. Dr. Badolato Raffaele
Dr. Jean Donadieu
Stammzelltransplantation bei Kindern
Priv.-Doz. Dr. med. Manfred Hönig
Prof. Dr. med. Ansgar Schulz
Funktionelle Diagnostik angeborener Immundefekte
Prof. Dr.rer.nat. Lisa Wiesmüller
Immunologielabor
Prof. Dr. med. Ansgar Schulz
Klinik für Kinder- und Jugendmedizin
Institut für Transfusionsmedizin
Frauenklinik
Selbsthilfegruppen
Weitere Informationen zur Stammzelltransplantation
Blasenekstrophie-Epispadie Komplex (BEEK)
Der Blasenekstrophie-Epispadie Komplex (BEEK) ist eine seltene und in ihren Implikationen überaus komplexe Multiorgananomalie. Im Sinne eines Fehlbildungsspektrums entsteht entweder eine isolierte distale Spaltbildung der Urethra (Epispadie), eine klassische Blasenekstrophie mit ekstropher Blase, Rektus- und Beckendiastase und epispadem Genitaldefekt oder die Multiorgananomalie der Kloakenfehlbildung mit Blasenekstrophie, Omphalocele, Anomalien des Muskel- und Skelettsystems, sowie des Enddarmes und des Nervensystems. Die Gesamtinzidenz in Deutschland wird mit 1:10.000 Neugeborenen geschätzt. Das männliche Geschlecht ist häufiger betroffen. Die chirurgischen Ziele sind ein sicherer Bauchwandverschluss, Erreichen von zuverlässiger Harnkontinenz, Schutz des oberen Harntraktes sowie die Rekonstruktion eines kosmetisch und funktionell akzeptablen Genitales. Als Standardtherapien der klassischen Blasenekstrophie stehen die mehraktige Rekonstruktion (modern staged approach) oder die einaktige Rekonstruktion im Neugeborenen- oder Säuglingsalter zur Verfügung. Objektive Kriterien, die eine Zuweisung eines Patienten in eine mögliche Therapieform mit Angabe einer verlässlichen Langzeitprognose rechtfertigen, sind nicht etabliert. Entschieden werden soll eben nicht nur, welche Operation oder welcher Operateur die bestmögliche Kontinenz erreichen kann, sondern es sollen auch mögliche Langzeitauswirkungen für die ganzheitliche Entwicklung des kleinen Menschen bedacht werden. Die nach der Geburt getroffene Therapieentscheidung hat nämlich, wie wir heute wissen, weitreichende Auswirkungen nicht nur auf die Kontinenz sondern auch auf die spätere Genitalfunktion, die Fertilität und auch auf die gesamte psychosoziale und psychosexuelle Entwicklung und damit die Lebensqualität.
Sprechstunde:
Wenn Sie sich selbst oder Sie sich mit Ihrem Kind in unserer Sprechstunde vorstellen möchten, wäre es sinnvoll, wenn Sie uns im Vorfeld die medizinischen Unterlagen zukommen lassen könnten. Anschließend vereinbaren wir einen individuellen Beratungstermin!
Ansprechpartner nach Krankheitsbild
Blasenekstrophie-Epispadie Komplex (BEEK)
Prof. Dr. med. Anne-Karoline Ebert
Urologische Universitätsklinik
Selbsthilfegruppen
Hämolytisch-urämisches Syndrom (HUS)
Das hämolytisch urämische Syndrom (HUS) gehört zu den thrombotischen Mikroangiopathien und ist klinisch durch Symptome der Hämolyse in Kombination mit einem Nierenversagen charakterisiert. Die Pathogenese der Erkrankung ist sehr heterogen. Beim sogenannten atypischen HUS, abgekürzt aHUS (oder auch D negatives HUS) liegt ein Mangel unterschiedlicher Komplementregulatoren vor. Dieser wird entweder durch Mutationen in den entsprechenden Genen oder durch sog. Hemmkörper (Autoantikörper) hervorgerufen.
Das typische HUS (auch D+ HUS genannt, von Diarrhoe positiv) betrifft zumeist Kinder und tritt bei shigatoxinbildenden Enteronbakterien auf und ist mit Diarrhoen assoziiert. In der Regel heilt die Erkrankung ohne spezifische Maßnahmen aus. In Abhängigkeit des Erregers treten besonders schwere Verläufe auf. Der Einsatz von Plasmapherese und Antibiotika wird kontrovers beurteilt. Die Abgrenzung des HUS zu anderen thrombotischen Mikroangiopathien (z.B. thrombotisch-trombozytopenische Purpura, TTP) kann schwierig sein. Eine terminale Niereninsuffizienz stellt die wichtigste Langzeitkomplikation der Erkrankung dar.
Ein neuer Therapieansatz bei D+-HUS und bei bestimmten Formen des aHUS stellt der Komplementinhibitor Eculizumab dar.
Kälteaglutininerkrankung (CAD)
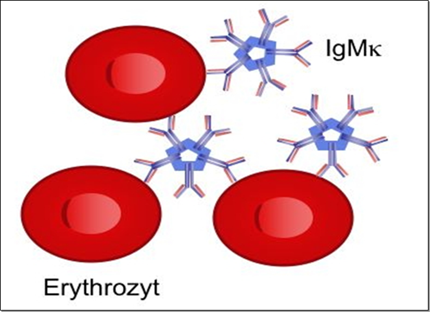
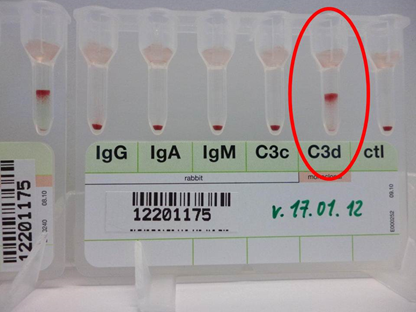
Die primäre Kälteagglutininerkrankung ist charakterisiert durch eine kälteinduzierte Durchblutungsstörung mit Zyanose bis hin zu Nekrose und intravasaler Hämolyse. Asymptomatische Patienten fallen häufig durch eine ex-vivo Hämolyse in der Laborprobe mit Hyperkaliämie auf. Hervorgerufen wird die Erkrankung durch einen monoklonalen (kälte) IgM-Autoantikörper. Dieser bindet bei „kalten“ (Körper-)Temperaturen an eine Zuckerstruktur (i oder I) der Erythrozyten und führt zur Agglutination und intravasalen Hämolysen. Die Diagnose erfordert den Ausschluß eines Lymphoms, den Nachweis eines monoklonalen IgM (meist k) mit einem Kälteagglutinintiter von ≥ 64 bei 4° und die Beladung der Erythrozyten mit Komplement C3d, IgM ist dabei häufig nicht mehr nachweisbar (vgl. Abblildung). Meist besteht zusätzlich eine chronische extravasale Hämolyse. Wichtig ist der Probentransport bei 37°C. Therapeutisch ist die Unterbringung des Patienten im Warmen wichtig. Das einzige durch Studien belegte Medikament ist Rituximab, jüngst auch in Kombination mit oralem Fludarabin. Ein vielversprechender Ansatz ist die Inhibition der terminalen Komplementendstrecke mit Eculizumab, der aktuell in einer Studie überprüft wird.
Thrombotisch-Thrombozytopenische Purpura (TTP)
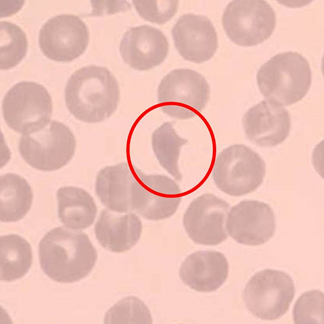
Die Thrombotisch-Thrombozytopenische Purpura (TTP) gehört zu den sogenannten thrombotischen Mikroangiopathien und ist durch eine Thrombopenie, ZNS-Störungen und eine mikroangiopathische Anämie gekennzeichnet. Die Erkrankung verläuft akut verläuft unbehandelt oft tödlich. Der Verdacht auf eine TTP ergibt sich aus einer Thrombopenie in Kombination mit einer mikroangiopathischen Anämie (Fragmentozyten!) ohne andere Ursachen. Bei Vorliegen dieses Befundes soll schnellstmöglich eine Plasmapherese eingeleitet werden! Ein früher Therapiebeginn ist entscheidend für einen günstigen Krankheitsverlauf. Die TTP entsteht durch eine verminderte Aktivität der ADAMTS-13-Metalloprotease (A Disintegrin And Metalloprotease with ThromboSpondin 1 repeats 13). Sie hat die Aufgabe große von Willebrand Multimere zu zerkleinern. Bei verminderter Aktivität kommt es zur Persistenz dieser großen Multimere, mit einer überoptimalen Funktion unter Scheerstreß. Es entstehen plättchenreiche Thromben mit folgender mechanischen Zerstörung der Erythrozyten und Bildung von Fragmentozyten (siehe Abbildung). Die ADAMTS-13-Verminderung ist meistens durch einen Autoantikörper bedingt oder seltener durch einen Gendefekt auf Chromosom 9. Die Abgrenzung zu anderen Mikroangiopathien ist dabei oft schwierig, aber zur weiteren Therapieplanung notwendig. Wegweisend für die Diagnose ist die Testung auf die ADAMTS-13 –Aktivität (meist <5%), Den Nachweis eines Inhibitors und großer von-Willebrand-Multimere. Für eine aussagekräftige Labortestung müssen die Proben vor Einleitung einer Plasmatherapie entnommen werden!
Ansprechpartner nach Krankheitsbild
Hämolytisch-urämisches Syndrom (HUS), Kälteaglutininerkrankung (CAD) und Thrombotisch-Thrombozytopenische Purpura (TTP):
Dr. med. Sixten Körper
Transfusionsmedizin und DRST
Chondrodysplasien
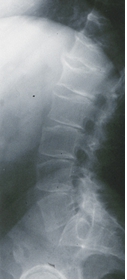
Unter dem Begriff Chondrodysplasien wird eine heterogene Gruppe angeborener Erkrankungen des Knorpelgewebes bzw. der Skelettentwicklung zusammengefasst. Die zahlreichen Formen der Chondrodysplasien werden anhand des klinisch-radiologischen Befundes, begleitenden Symptomen sowie des Vererbungsmodus unterschieden. Neben einer fundierten Diagnostik ist es wichtig, bereits im Kindesalter verschiedene orthopädische Probleme zu behandeln, um die körperlichen Einschränkungen möglichst gering zu halten. Ein Schwerpunkt in Ulm ist die Spondyloepiphysäre Dysplasia Tarda, die durch formveränderte Wirbelkörper und frühzeitige degenerative Veränderungen von Gelenken charakterisiert ist. An der Ulmer Klinik für Orthopädie liegt eine langjährige Erfahrung in der Diagnostik von Chondrodysplasien vor und es sind alle für die Therapie erforderlichen orthopädisch-chirurgischen Eingriffe etabliert.
Osteopetrose
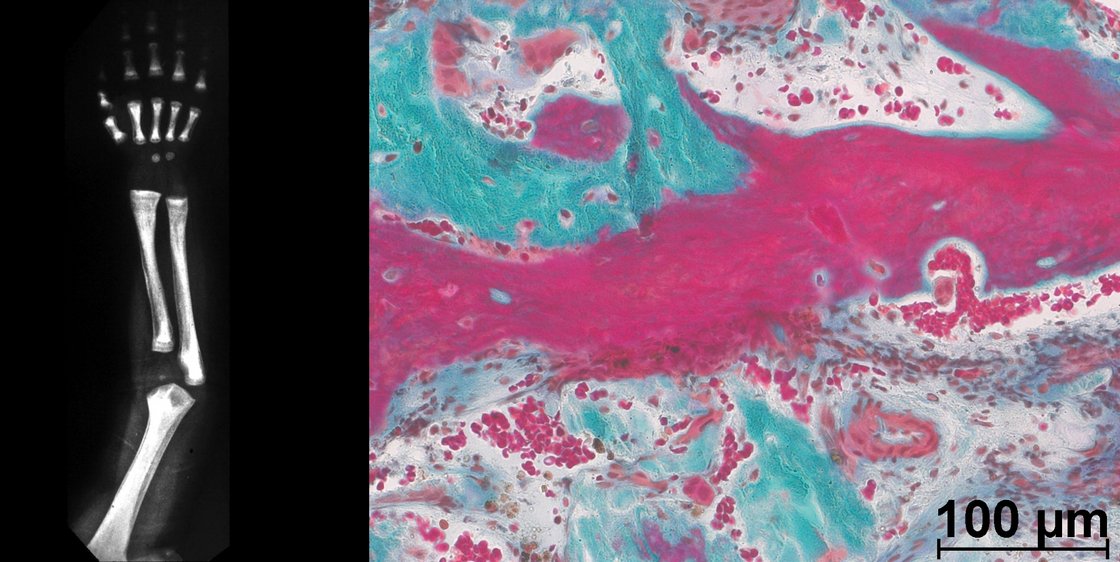
Unter dem Begriff Osteopetrose wird eine heterogene Gruppe von Krankheiten zusammengefasst, die durch eine pathologisch vermehrte Knochenmasse charakterisiert sind. Beim Menschen können mehrere Typen unterschieden und nach dem Vererbungsmodus, dem Manifestationsalter, der Schwere der klinischen Symptomatik und nach assoziierten Symptomen klassifiziert werden. Die schweren Formen der Osteoeptrose können durch eine allogene Stammzelltransplantation behandelt werden. Die Ulmer Kinderklinik gilt als internationales Referenzzentrum für die infantile Osteopetrose, alle entsprechenden diagnostischen und therapeutischen Maßnahmen sind in unserem Zentrum etabliert.
Osteogenesis imperfecta
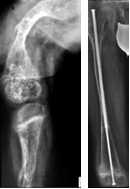
Unter dem Begriff Osteogenesis imperfecta (Glasknochenerkrankung) wird eine heterogene Gruppe angeborener Erkrankungen des Bindegewebes zusammengefasst, die durch eine vermehrte Knochenbrüchigkeit und teilweise erhebliche Skelettdeformierungen charakterisiert ist. Verschiedene Typen der Erkrankung können anhand des klinisch-radiologischen Befundes, assoziierter Symptome und des Vererbungsmodus unterschieden werden. Bei rezidivierenden Knochenbrüchen oder Fehlstellungen kann im Kindesalter eine operative Stabilisierung langer Röhrenknochen mittels Teleskopmarknagelung erfolgen. Die Kliniken für Kinderheilkunde und Orthopädie der Universität Ulm führen seit 25 Jahren eine schwerpunktmäßige interdisziplinäre Betreuung von Patienten mit Osteogenesis imperfecta durch, die alle diagnostischen und therapeutischen Maßnahmen umfasst.
Ansprechpartner nach Krankheitsbild
Chondrodysplasien allgemein, X-gebundene Spondyloepiphysäre Dysplasia Tarda
Prof. Dr. Rolf Brenner
Orthopädisch-chirurgische Versorgung bei Chondrodysplasien
Dr. Rita Taurmann
Osteopetrose
Prof. Dr. med. Ansgar Schulz
Osteogenesis imperfecta
Prof. Dr. Rolf Brenner
Orthopädisch-chirurgische Versorgung, Teleskopmarknagelung
Dr. Rita Taurmann
Stammzelltransplantation bei Kindern
Prof. Dr. med. Ansgar Schulz
Klinik für Orthopädie am RKU
Klinik für Kinder- und Jugendmedizin
Selbsthilfegruppen Chondrodysplasien
Selbsthilfegruppen Osteogenesis imperfecta
Weitere Informationen zur Osteopetrose
Hämatopoese-Defekte
Unter dem Begriff „Hämatopoese-Defekte“ werden hier seltene angeborene und erworbene Anämien und andere Störungen der Erythrozyten-Bildung zusammengefasst. Hierzu gehören u.a. angeborene Hämoglobinerkrankungen (Thalassämien, Sichelzellerkrankung etc.) kongenitale dyserythropoetische Anämien (CDA I-III) und kongenitale Erythrozytosen sowie die erworbene aplastische Anämie und die paryoxysmale nächtliche Hämoglobinurie (PNH). Dabei hat sich die enge Zusammenarbeit zwischen der Inneren Medizin (Medizinische Klinik III), der Klinik für Kinder- und Jugendmedizin und des Instituts für Klinische Transfusionsmedizin und Immungenetik (IKT) unter Einbeziehung des Hämoglobinlabors der Kinderklinik und des Deutschen Registers für Stammzelltransplantation (DRST) am IKT sehr bewährt, um eine altersgruppenübergreifende Versorgung von Patienten mit diesen sehr seltenen Erkrankungen zu gewährleisten.
Ansprechpartner nach Krankheitsbild
Seltene angeborene Anämien - Kinder
Prof. Dr. Holger Cario
Seltene angeborene Anämien - Erwachsene
Priv.-Doz. Dr. med. Martin Bommer
Thalassämien, Hämoglobindefekte
Prof. Dr. Holger Cario
Kongenitale Dyserythropoetische Anämien
Priv.-Doz. Dr. med. Martin Bommer
Paroxysmale nächtliche Hämoglobinurie (PNH), aplastische Anämie (AA)
Prof. Dr. med. Hubert Schrezenmeier
Dr. med. Britta Höchsmann
Dr. med Sixten Körper
Kongenitale Erythrozytosen
Prof. Dr. Holger Cario
Dr. med. Klaus Schwarz
Fanconi Anämie
Prof. Dr. rer. nat. Lisa Wiesmüller
Isolierte CD59-Defizienz und hereditäre GPI-Defizienzen
Prof. Dr. med. Hubert Schrezenmeier
Dr. med. Britta Höchsmann
Transfusionsmedizin und DRST
Innere Medizin
Pädiatrie
Hämoglobinlabor und spezielle hämatologische Diagnostik
Universitätsfrauenklinik und Poliklinik
Selbsthilfegruppen
Coronavirus Empfehlungen
Weitere Informationen
- Informationsportal der Gesellschaft und es des Kompetenznetzes für Pädiatrische Hämatologie und Onkologie (GPOH u. KPOH)
- Informationsportal der Gesellschaft für Hämatologie und Onkologie (DGHO)
- Meningokokken-Impfung unter Eculizumab-Therapie
- Infobrief zum PNH-Register
- Kontaktadresse für weitere Fragen zum PNH-Register
- EMAA-Studie
Betreute Hauterkrankungen
Unser Schwerpunkt liegt in der Betreuung von Autoimmunerkrankungen der Haut. Besonders für die systemische Sklerodermie bieten wir im interdisziplinären Verbund das gesamte Spektrum von Diagnostik, Beratung, und ambulanter, tagestationärer und stationärer Behandlung an. Wir führen im Rahmen des ZSE zweitägige, strukturierte Patientenschulungen nach den Richtlinien der DGRh durch. Wir bieten das gesamte Behandlungsspektrum einschließlich Einsatzes erfahrener Physiotherapeuten und Ergotherapeuten. Unseren Patienten bieten wir die Teilnahme an Registerstudien und Behandlungsstudien an und arbeiten eng mit Patientenselbsthilfegruppen zusammen. Wir sind Gründungsmitglied im Deutschen Netzwerk Systemische Sklerodermie DNSS.
Wir verfügen über langjährige Erfahrung in der Betreuung von Patienten auch von seltenen blasenbildenden Dermatosen wie Pemphigus, bullöses Pemphiigoid, vernarbendes Schleimhautpemphigoid und Dermatitis herpetiformis Duhring. Wir können alle Behandlungsformen anbieten.
Für die seltene Erkrankung Skleroedema adultorum Buschke sind wir deutschlandweit zentraler Ansprechpartner der in der Selbsthilfegruppe SAB engagierten Patienten. Wir führen derzeit die klinische Charakterisierung von Subgruppen der Erkrankung durch und versuchen, Therapiekonzepte zu entwickeln. Bei bislang unzureichend geklärter Pathogenese unterstützen wir die Patienten auch in der Alltagsbewältigung und durch Unterstützung der deutschlandweiten Jahrestreffen.
Für die seltenen angeborenen Erkrankungen Epidermolysis bullosa congenita und die Ichthyosen fungieren wir als klinisches Zentrum und unterstützen Betroffene und ihre Eltern in der Bereitstellung von Materialien für die Diagnostik durch die zentralen Deutschlandzentren und in der Bewältigung des Krankheitsalltags.
Seit vielen Jahren betreuen wir auch Patienten mit kutanem Lupus erythematodes oder Chilblain-Lupus, auch angeborenen Formen.
Selbsthilfegruppen
Hereditäres Angioödem
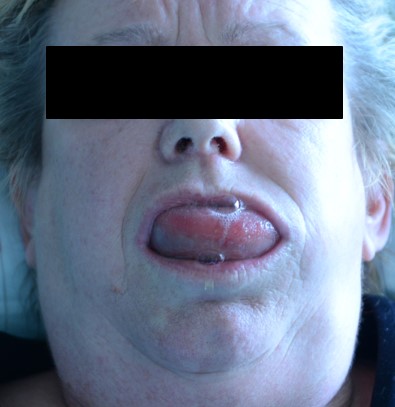
Das hereditäre Angioödem ist eine seltene Erbkrankheit, die autosomal dominant vererbt wird. Ursache des hereditären Angioödems ist ein genetischer Defekt, der zu einem Mangel an C1-Esterasehemmer (C1-INH) führt. Dabei stellt der Körper entweder zu wenig von diesem Protein her (Typ-1-HAE) oder es ist nicht funktionsfähig (Typ-2-HAE). C1-INH besitzt eine regulierende Funktion in zwei lebenswichtigen Systemen des Körpers: im Kontaktsystem der Blutgerinnung und im Komplementsystem der Immunabwehr. Im Falle des HAE kommt es durch den C1-INH-Mangel zu einer vermehrten Bildung des Gewebshormons Bradykinin, welches als Schlüsselmolekül bei der Entwicklung des Angioödems gilt. Ausgelöst werden Attacken des hereditären Angioödems – ebenso wie beim erworbenen – durch verschiedene Angioödem-Trigger, wie z.B. Entzündungen und mechanische Reizung.
Die Erkrankung tritt mit einer Prävalenz von 1:50.000 auf. Bei 25 % der Patienten handelt es sich um Spontanmutationen. Meist zeigen sich die Symptome schon in den ersten beiden Lebensjahrzehnten, wobei Männer und Frauen etwa gleich häufig erkranken. Es kommt zu vorübergehenden und wiederkehrenden subkutane und/oder submuköse Schwellungen ohne Juckreiz und Quaddelbildung im Bereich der Haut der Extremitäten, des Rumpfes und des Gesichts sowie im Bereich der Schleimhäute der oberen Atem- und Speisewege sowie des Magen-Darmtraktes. Diese Ödem sprechen nicht auf eine antiallergische Therapie an und bilden sich ohne Therapie nach 24-72 Stunden spontan zurück.
Symptome und Befunde:
- Rezidivierende Schwellungen im Bereich der Haut und/oder Schleimhäute ohne Juckreiz und Quaddelbildung
- Rezidivierende unklare kolikartige Bauchschmerzen, mehrere Stunden anhaltend
Klinik für Hals-Nasen-Ohrenheilkunde
Seltene hormonelle Erkrankungen, Diabetes und Adipositas im Kindes- und Jugendalter
In unserer Hochschulambulanz sehen wir Kinder und Jugendliche mit seltenen Erkrankungen im Bereich der Hormonsprechstunde, des Diabetes mellitus und der Adipositas mit einem Schwerpunkte in der Diagnostik und Behandlung von Patienten mit familiären Diabetesformen (z.B. MODY). Wir sind ein überregionales Zentrum für Patienten mit extremer Adipositas und syndromalen Adipositaserkrankungen ebenso wie für seltene Formen der Lipodystrophie.
Zu den, bei uns betreuten, hormonellen Erkrankungen bei Kindern und Jugendlichen gehören:
- Störungen des Wachstums
- Störungen der Pubertätsentwicklung
- Störungen der Nebenniere
- Störungen des Wasser- und Elektrolythaushalts
- Störungen des Calzium- und Phosphathaushalts
- Störungen der Schilddrüse
- Störungen von Hypophyse und des Hypothalamus
- Störungen des Testis und des männlichen Genitals
- Störungen der Ovarien, der Brust und des weiblichen Genitaltraktes
- Endokrine Störungen bei Syndromen
- Polyendokrinopathien
- Endokrine Tumore
Ansprechpartner nach Krankheitsbild
Störung der Geschlechtsentwicklung:
Herr Prof. Dr. Martin Wabitsch
Frau Dr. Julia v. Schnurbein
Extreme Adipositas, monogene Fromen der Adipositas:
Herr Prof. Dr. Martin Wabitsch
Frau Dr. Belinda Lennerz
Frau Dr. Julia v. Schnurbein
Seltene Diabetesformen, Hyperinsulinismus:
Herr Prof. Dr. Martin Wabitsch
Herr Dr. Christian Denzer
Endokrine Störungen bei syndromalen Erkrankungen:
Herr Prof. Dr. Martin Wabitsch
Herr Dr. Christian Denzer
Frau Dr. Julia v. Schnurbein
Frau Dr. Belinda Lennerz
Hormonelle Erkrankungen bei Kindern und Jugendlichen:
Herr Prof. Dr. Martin Wabitsch
Herr Dr. Christian Denzer
Frau Dr. Julia v. Schnurbein
Frau Dr. Belinda Lennerz
Pädiatrische Endokrinologie und Diabetologie
Universitätsklinik für Allgemein- und Viszeralchirurgie
Selbsthilfegruppen
Weitere Informationen
Betreute Kardiomyopathien und Rhythmusstörungen
Short-QT-Syndrom
Long-QT-Syndrom
Angeborene Herzfehler
Morbus Fabry
Innere Medizin
Angeborene Fehlbildungen des Kreislaufsystems
Angeborene Fehlbildungen der Herzhöhlen und verbindender Strukturen
Dextrokardie mit Situs inversus
Truncus arteriosus communis
Rechter Doppelausstromventrikel [Double outlet right ventricle]
Linker Doppelausstromventrikel [Double outlet left ventricle]
Diskordante ventrikuloarterielle Verbindung
Transposition der großen Gefäße (vollständig)
Doppeleinstromventrikel [Double inlet ventricle]
Singulärer Ventrikel
Diskordante atrioventrikuläre Verbindung
Korrigierte Transposition der großen Gefäße
Vorhofisomerismus
Vorhofisomerismus mit Asplenie oder Polysplenie
Angeborene Fehlbildungen der Herzsepten
Ventrikelseptumdefekt
Vorhofseptumdefekt
Ostium-secundum-Defekt (ASD II)
Sinus-coronarius-Defekt
Sinus-venosus-Defekt
Defekt des Vorhof- und Kammerseptums
Canalis atrioventricularis communis
Ostium-primum-Defekt (ASD I)
Fallot-Tetralogie
Aortopulmonaler Septumdefekt
Aortopulmonales Fenster
Eisenmenger-Defekt
Angeborene Fehlbildungen der Pulmonal- und der Trikuspidalklappe
Pulmonalklappenatresie
Angeborene Pulmonalklappenstenose
Angeborene Pulmonalklappeninsuffizienz
Angeborene Trikuspidalklappenstenose
Trikuspidalatresie
Ebstein-Anomalie
Hypoplastisches Rechtsherzsyndrom
Angeborene Fehlbildungen der Aorten- und der Mitralklappe
Angeborene Aortenklappenstenose
Angeborene Aortenatresie
Angeborene subvalvuläre Aortenstenose
Angeborene Aortenklappeninsuffizienz
Bikuspidale Aortenklappe
Angeborene Mitralklappenstenose
Angeborene Mitralatresie
Angeborene Mitralklappeninsuffizienz
Hypoplastisches Linksherzsyndrom
Sonstige angeborene Fehlbildungen des Herzens
Dextrokardie
Lävokardie
Cor triatriatum
Infundibuläre Pulmonalstenose
Angeborene subvalvuläre Aortenstenose
Fehlbildung der Koronargefäße
Angeborenes Koronar- (Arterien-) Aneurysma
Angeborener Herzblock
Angeborenes Divertikel des linken Ventrikels
Malposition des Herzens
Uhl-Anomalie
Angeborene Fehlbildungen der großen Arterien
Persistierender Ductus arteriosus
Koarktation der Aorta
Atresie der Aorta
Stenose der Aorta (angeboren)
Supravalvuläre Aortenstenose
Sonstige angeborene Fehlbildungen der Aorta
Aneurysma des Sinus Valsalvae (rupturiert)
Doppelter Aortenbogen [Gefäßring der Aorta]
Hypoplasie der Aorta
Gefäßkonvolute im Bereich des Aortenbogens
rechter Aortenbogen
Atresie der A. pulmonalis
Stenose der A. pulmonalis (angeboren)
Supravalvuläre Pulmonalarterienstenose
Sonstige angeborene Fehlbildungen der A. pulmonalis
Aberrierende A. pulmonalis
Pulmonales arteriovenöses Aneurysma
Angeborene Fehlbildungen der großen Venen
Angeborene Stenose der V. cava
Angeborene Stenose der V. cava (inferior) (superior)
Persistenz der linken V. cava superior
Totale Fehleinmündung der Lungenvenen
Partielle Fehleinmündung der Lungenvenen
Fehleinmündung der Lungenvenen, nicht näher bezeichnet
Fehleinmündung der Pfortader
Fistel zwischen V. portae und A. hepatica (angeboren)
Sonstige angeborene Fehlbildungen der großen Venen
Azygos-Kontinuation der V. cava inferior
Fehlen der V. cava (inferior) (superior)
Persistenz der linken V. cardinalis posterior
Scimitar-Anomalie
Angeborene Fehlbildung einer großen Vene, nicht näher bezeichnet
Angeborene Nierenarterienstenose
Sonstige angeborene Fehlbildungen der Nierenarterie
Angeborene Fehlbildung der Nierenarterie o.n.A.
Multiple Nierenarterien
Arteriovenöse Fehlbildung der peripheren Gefäße
Arteriovenöses Aneurysma
Angeborene Phlebektasie
Rheumatisches Fieber mit Herzbeteiligung
Akute rheumatische Perikarditis
Akute rheumatische Endokarditis
Akute rheumatische Valvulitis
Rheumatische Mitralklappenkrankheiten
Mitralklappenstenose
Mitralklappenobstruktion (rheumatisch)
Rheumatische Mitralklappeninsuffizienz
Mitralklappenstenose mit Insuffizienz
Rheumatische Aortenklappenkrankheiten
Rheumatische Aortenklappenstenose
Rheumatische Aortenklappenobstruktion
Rheumatische Aortenklappeninsuffizienz
Rheumatische Aortenklappenstenose mit Insuffizienz
Essentielle (primäre) Hypertonie
Inkl.: Bluthochdruck
Hypertonie (arteriell) (essentiell) (primär) (systemisch)
Benigne essentielle Hypertonie
Sekundäre Hypertonie
Renovaskuläre Hypertonie
Hypertonie als Folge von sonstigen Nierenkrankheiten
Renoparenchymatöse Hypertonie
Lungenembolie
Postoperative Lungenembolie
Lungenembolie mit Angabe eines akuten Cor pulmonale
Sonstige pulmonale Herzkrankheiten
Primäre pulmonale Hypertonie
Kyphoskoliotische Herzkrankheit
Arteriovenöse Fistel der Lungengefäße
Akute Perikarditis
Akute unspezifische idiopathische Perikarditis
Infektiöse Perikarditis
Akute und subakute Endokarditis
Akute und subakute infektiöse Endokarditis
Sektion Pädiatrische Kardiologie
Lipodystrophien
Lipodystrophie
Lipodystrophie-Erkrankungen sind sehr seltene Erkrankungen, die durch einen Mangel an subkutanem Fettgewebe oder eine Fehlverteilung des subkutanen Fettgewebes sowie durch daraus resultierende Stoffwechselveränderungen charakterisiert sind. Lipodystrophie-Erkrankungen können eingeteilt werden nach der Ätiologie (genetisch bedingt oder erworben), sowie nach Ausbreitung und Ausmaß des Fettgewebsverlustes (generalisiert oder partiell). Bei den generalisierten Lipodystrophien betrifft der Verlust des subkutanen Fettgewebes den gesamten Körper, wohingegen bei partiellen Formen nur Teile des Körpers betroffen sind.
Aufgrund ihrer Seltenheit und ihrer großen klinischen Heterogenität und dementsprechend variablen Symptomatik sind Lipodystrophie-Erkrankungen schwer diagnostizierbar und werden oft erst sehr spät erkannt. Lipodystrophie-Erkrankungen können über eine genaue Analyse des klinischen Phänotyps und ggf. ergänzt durch eine genetische Untersuchung diagnostiziert werden. Lipodystrophie-Erkrankungen sind häufig mit hormonellen und metabolischen Veränderungen assoziiert, die zu schweren metabolischen Folgeerkrankungen führen können.
Patienten mit Lipodystrophie-Erkrankungen werden am Universitätsklinikum Ulm unter dem Dach des Zentrums für Seltene Erkrankungen (ZSE) im Fachzentrum für Seltene Endokrine Erkrankungen (ZSEE) von ausgewählten Expert*innen betreut.
Ansprechpartner
Für eine Terminanfrage senden Sie bitte Ihre aktuellen Arztbriefe, Laborwerte und Informationen über den Krankheitsverlauf unter Angabe Ihres Namens und Geburtsdatums an: lipodystrophie.zse@uniklinik-ulm.de
Kinder:
Prof. Dr. med. Martin Wabitsch
Dr. med. Julia von Schnurbein
Dr. Gloria Herrmann
Universitätsklinik für Kinder- und Jugendmedizin
Sektion Pädiatrische Endokrinologie und Diabetologie
Erwachsene:
Prof. Dr. med. Martin Heni
Dr. med. Roza Sabia
Gisa Ufer
Klinik für Innere Medizin I
Sektion Endokrinologie und Diabetologie
Pädiatrische Endokrinologie und Diabetologie
Endokrinologie und Diabetologie Erwachsenenmedizin
Weitere Informationen
Patientennetzwerk Lipodystrophie
Hier finden Sie Informationen zur Patientenvereinigung für Menschen mit Lipodystrophie „NetLip“: NetLip: NetLip
ECLip Register
Das ECLip Register ist ein europäisches Projekt, welches vom Europäischen Konsortium für Lipodystrophie (ECLip) begründet wurde. Das Register dient dazu, Informationen über die Erkrankung der Lipodystrophie zu sammeln. Diese Informationen helfen dabei, die Erkrankung zu erforschen und somit die bestmöglichste Behandlungsmöglichkeiten für alle Patient*innen zu gewährleisten. Das ECLip Register wird an der Universität Ulm verwaltet.
Link zu ECLip: https://www.eclip-web.org/
Alpha-1-Antitrypsin Mangel
Der AAT-Mangel ist eine autosomal-rezessive vererbte Stoffwechselerkrankung, mit verminderter Proteinase-Inhibitor Aktivität und Zerstörung des Lungengerüstes. Folgen sind ein schweres Lungenemphysem und eine Leberzirrhose. Erkrankungsrisiko und Prognose richten sich nach dem Genotyp (PiZZ, PiMZ, PiSZ) α-1Antitrypsin-Konzentration (Normalwert: 0,9-2,0 g/l). Absoluter Rauchverzicht und Infektprophylaxe (Schutzimpfungen) sind die wichtigsten Maßnahmen. Bei schwerer Erkrankung kann eine Enzymsubstitutionstherapie an spezialisierten Zentren sog. Alpha-1 Zentren (wie auch Ulm) durchgeführt werden.
Ansprechpartner nach Krankheitsbild
Alpha-1-Antitrypsinmangel:
Dr. med. Cornelia Kropf-Sanchen
Dr. med. Stefan Rüdiger
Mukoviszidose:
Mukoviszidose
Cystische Fibrose (CF)
Mukoviszidose ist die häufigste angeborene Stoffwechselkrankheit. Durch einen genetischen Deffekt kommt es je nach Schweregrad zu einer Fehlfunktion der Chlorid-Ionenkanäle, die für die Salz-Wasserregulation der Zellen zuständig sind. Durch die Fehlfunktion verbleibt vermehrt Flüssigkeit in den Zellen und es kommt zur Ausscheidung zähflüssiger Sekrete in exokrinen Drüsen des Körpers. Davon sind vorallem Bronchien, Bauchspeicheldrüse, Darm, Leber, Galle und Schweißdrüsen betroffen.
In Deutschland leben etwa 8000 Mukoviszidose-Patienten, wobei jedes Jahr etwa 300 Neugeborene hinzukommen. Durch neue Behandlungsansätze erhöht sich die Lebenserwartung der Patienten ständig, so dass Neugeborene heute voraussichtlich über 50 Jahre alt werden.
Genetik
Bei CF handelt es sich um eine Erbkrankheit die zu 25% vererbt wird, wenn Mutter und Vater Träger des Gendeffektes sind.
Die Genträgerfrequenz der europiden Population beträgt etwa 1:20 bis 1:30. Bei den in Mittel- und Nordeuropa mit 70-75 % häufigsten Mutation fehlt auf Chromoson 7 an Position 508 die Kodierung für die Aminosäure Phenylaladinin (F508del). Dies führt zu einer Störung der Salz-Wasser-Regulation in den Zellen auf Grund fehlender Chlorid-Ionenkanäle.
Ärztliche Leitung:
Schwerpunkte:
Allgemeinpädiatrie & Mukoviszidose
Päd. Infektiologie (DGPI), Tropenpädiatrie
Neonatologie, spez. päd. Intensivmedizin
Links und weitere Informationen zur Mukoviszidose:
Ärztliche Leitung
Stoffwechsellabor
Muskelerkrankungen
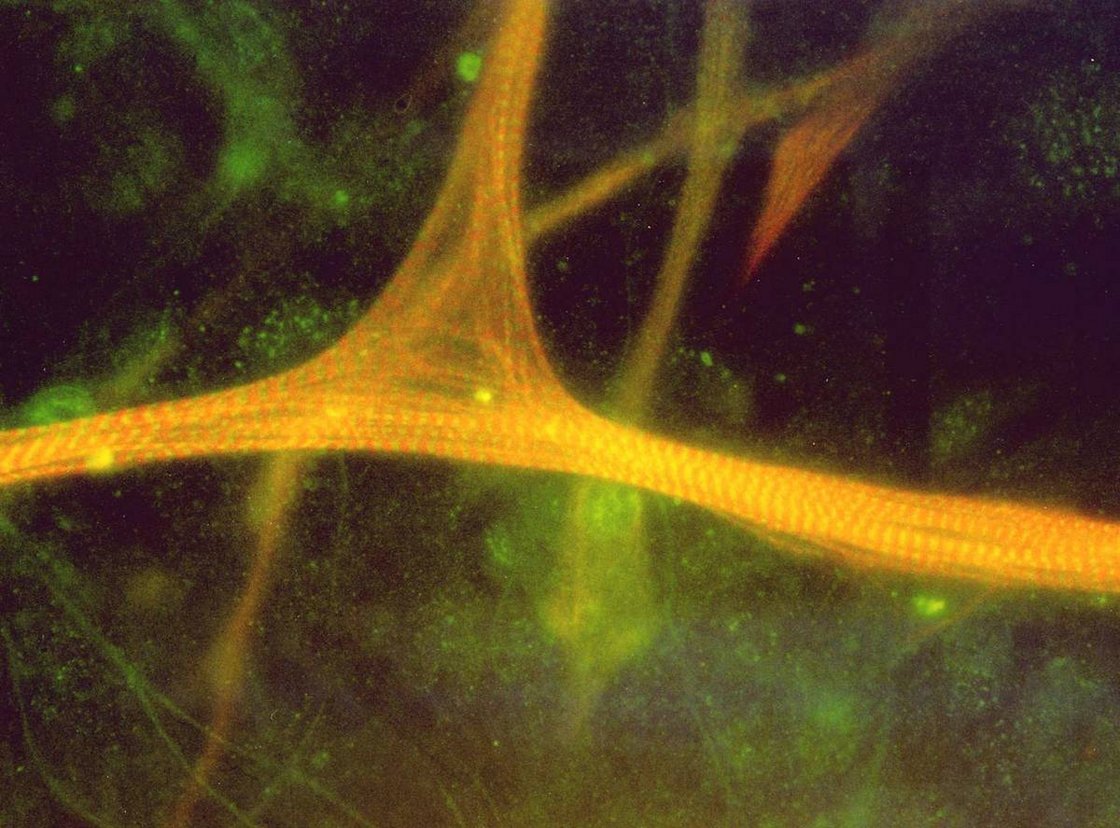
Alle etwa 700 Muskelerkrankungen sind nach Definition der EU selten (Häufigkeit <1:2.000). Sie betreffen die Skelettmuskulatur und führen meist zu Muskelschwäche und häufig auch zu belastungsabhängigen Muskelschmerzen. Die Muskelschwäche ist durch Muskelatrophie (Muskelschwund) oder Muskeldystrophie (Ersatz von Muskelgewebe durch Fett und Bindegewebe) oder andere strukturelle Veränderungen bedingt. Auch Funktionsstörungen der Muskulatur im Bereich der neuromuskulären Übertragung, der Erregungsfortleitung oder der elektromechanischen Kopplung können zur Muskelschwäche führen. Manchmal ist auch die Herzmuskulatur mitbetroffen (Kardiomyopathie).
Maligne Hyperthermie (SRH Sigmaringen) Patientensicherheit bei Narkosen - Was ist Maligne Hyperthermie?
Die Maligne Hyperthermie ist eine sehr gefährliche Narkosekomplikation. Bei der malignen Hyperthermie (übersetzt: bösartige Überhitzung) handelt es sich um eine Stoffwechselstörung der Skelettmuskulatur, die bei genetisch prädisponierten Personen durch bestimmte Narkosemedikamente ausgelöst wird. Die Anlage zur Malignen Hyperthermie wird vererbt und tritt mit einer Häufigkeit von ca. 1:62000 bis 1:500000 Narkosen auf. Der Verlauf einer Malignen Hyperthermie Krise ist charakterisiert durch einen massiv gesteigerten Stoffwechsel, Muskelsteifigkeit, Herzrhythmusstörungen und hohe Körpertemperatur. Unbehandelt führt die maligne Hyperthermie auch heutzutage noch in ca. 80% der Fälle zum Tode. Es ist daher ausgesprochen wichtig, das Krankheitsbild zu kennen.
Die deutschsprachigen Maligne Hyperthermie Zentren haben eine Broschüre erarbeitet, in welcher das aktuelle Wissen über die Maligne Hyperthermie verständlich zusammengestellt wurde (siehe unten in der Rubrik "Weitere Informationen zu Muskelerkrankungen" - Maligne Hyperthermie - Broschüre der deutschsprachigen MH-Zentren).
Da es sich um ein seltenes Krankheitsbild handelt, ist häufig Expertenwissen nötig. Die SRH Kliniken Sigmaringen leiten die deutschlandweite Hotline für Maligne Hyperthermie unter der Nummer: 07571-100-2828
Die Deutsche Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI) hat Leitlinien zur Therapie der Malignen Hyperthermie veröffentlicht (siehe unten in der Rubrik "Weitere Informationen zu Muskelerkrankungen" - Maligne Hyperthermie - S1 Leitlinie zur Therapie der Malignen Hyperthermie).
Informationen zu Muskelkrankheiten
- Neuromuskuläre Ambulanz
- Central-Core und Multi-Minicore-Myopathie
- Hotline für Maligne Hyperthermie und andere Narkosezwischenfälle
- Maligne Hyperthermie
- Maligne Hyperthermie - Broschüre der deutschsprachigen MH-Zentren
- Maligne Hyperthermie - S1 Leitlinie zur Therapie der Malignen Hyperthermie
- Morbus Pompe
- Myofibrilläre Myopathie
- Myotone Dystrophien DM 1/2
- Myotonien und Paramyotonie
- Periodische Paralysen
- Narkose bei neuromuskulären Erkrankungen
Ansprechpartner nach Krankheitsbild
Nicht-dystrophische Myotonien und periodische Lähmungen
Dr. A. Rosenbohm
Oberstarzt Priv.-Doz. Dr. med. Frank Weber
Oberfeldarzt Dr. med. Andreas Harth
Core Myopathien
PD Dr. W. Klingler
Maligne Hyperthermie (auch Verdacht; chronisch erhöhter Kreatin-Kinase- bzw. CK-Wert)
PD Dr. W. Klingler
Progressiven Muskeldystrophien:Myotone Dystrophien und Duchenne
Dr. A. Rosenbohm
Myofibrilläre Myopathie
Dr. S. Just
Innere Medizin
Neuroanästhesie
Neurologie
Bundeswehrkrankenhaus Ulm
Selbsthilfegruppen
Neurofibromatosen
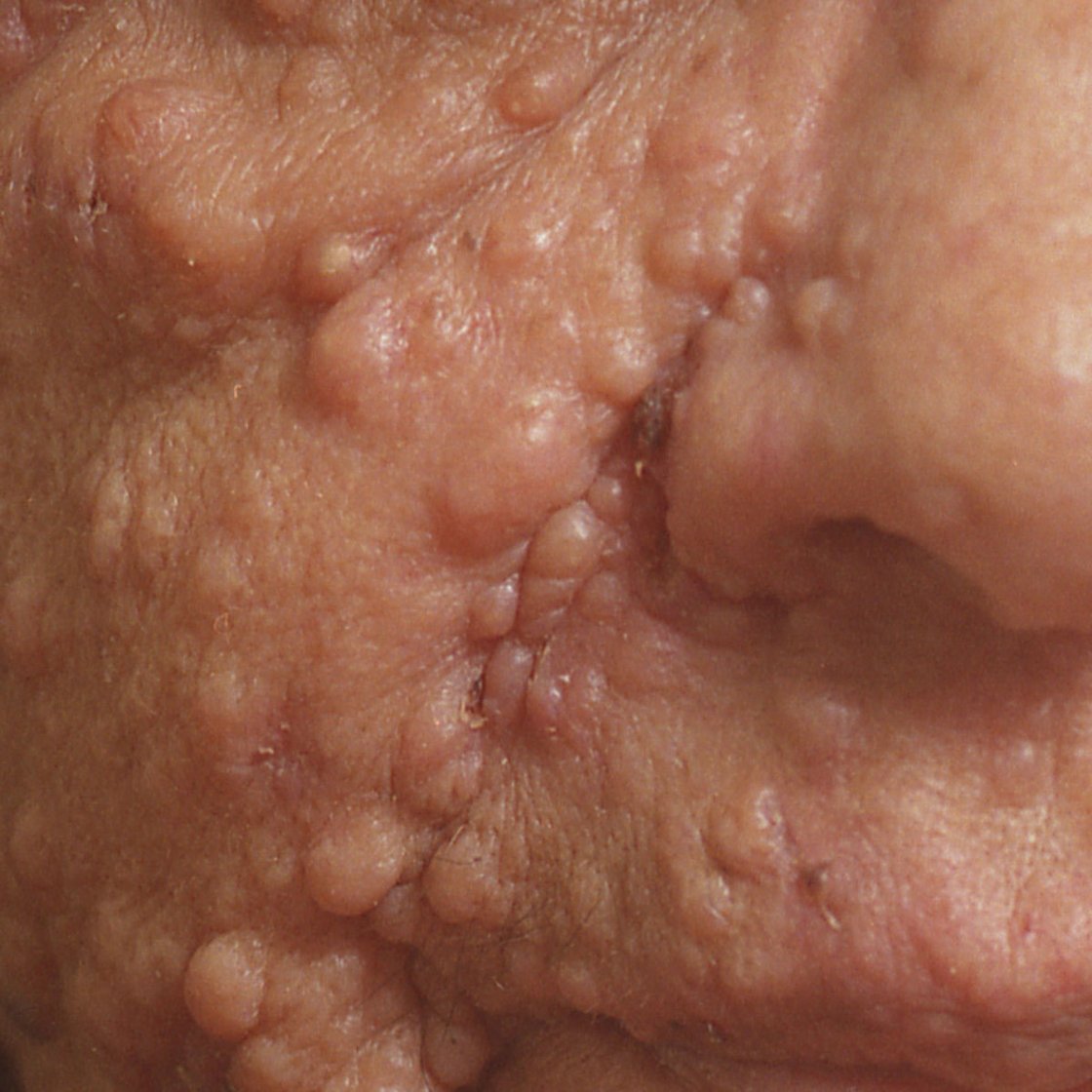
Erkrankungen aus dem Formenkreis der Neurofibromatosen können zu Tumoren des peripheren und zentralen Nervensystems, zu Pigmentierungsveränderungen und anderen Auffälligkeiten führen. In der Interdisziplinären Neurofibromatose-Sprechstunde werden Patienten mit diesen Erkrankungen an einem Tag von Ärzten verschiedener Abteilungen untersucht und beraten. Die notwendigen diagnostischen und therapeutischen Maßnahmen werden unmittelbar zwischen den einzelnen Fachabteilungen koordiniert. Notwendige apparative Untersuchungen sowie therapeutische Maßnahmen werden den überweisenden Ärzten empfohlen und können heimatnah oder in den jeweiligen Fachabteilungen des Universitätsklinikums Ulm durchgeführt werden.
Neurofibromatose-Sprechstunde
Neurologische Ambulanz
Oberer Eselsberg 45
89081 Ulm
Telefon +49(0)731/500-63011
Telefax +49(0)731/500-63012
Beteiligt sind die Dermatologischen Klinik, Humangenetik, Kinderklinik mit dem Sozialpädiatrischen Zentrum, Neurochirurgische Klinik und die Neurologische Klinik.
Die Sprechstundentermine sind jeden ersten Dienstag im Monat von 8:30 Uhr – 13:00 Uhr. Eine vorherige Terminabsprache ist aus organisatorischen Gründen unbedingt erforderlich.
Betreute Krankheitsbilder:
Neurofibromatose Typ 1 (M. Recklinghausen, NF1)
Neurofibromatose Typ 2 (NF2)
Schwannomatose
Legius-Syndrom
Familiäre spinale Neurofibromatose
Neurochirurgie
Selbsthilfegruppen
Demenzerkrankungen
Neben der Alzheimer-Erkrankung und vaskulären Prozessen können auch vergleichsweise selten auftretende Krankheiten für einen dementiellen Abbau verantwortlich sein. Klinisch gehen diese Erkrankungsbilder häufig mit Gedächtnisstörungen, aber auch anderen, isoliert oder zusätzlich auftretenden, neuropsychologischen Beeinträchtigungen, wie Verhaltensauffälligkeiten oder Störungen der Objekt- und Raumwahrnehmung, einher, nicht selten finden sich begleitend dazu aber auch weitere Beschwerden, wie z.B. epileptische Anfälle, motorische Einschränkungen und psychiatrische Symptome.
Sprechstunde für Demenzerkrankungen
Neurologische Universitätsklinik
Oberer Eselsberg 45
89081 Ulm
Ansprechpartner:
Leitung:
PD Dr. med. David Brenner
Oberarzt
Facharzt für Neurologie
david.brenner@uni-ulm.de
Dr. Sarah Anderl-Straub
Diplom-Psychologin
0731-500-63099
sarah.straub@uni-ulm.de
Team:
Dr. med. univ. Zeljko Uzelac
Facharzt für Neurologie
0731-177-5272
zeljko.uzelac@rku.de
Dr. med. Karin Graf
Studienärztin
karin.graf@uni-ulm.de
Leonie Werner
M.Sc. Psychologin
0731-500-63099
leonie-1.werner@uni-ulm.de
Prof. Dr. Dr. Dorothée Lulé
Leitung AG Neuropsychologie
Dorothee.lule@uni-ulm.de
Prof. Dr. Ingo Uttner
Leitung AG Neuropsychologie
Ingo.uttner@uni-ulm.de
Behandelte Krankheitsbilder:
Posteriore kortikale Atrophie
Frontotemporale Lobärdegeneration
Morbus Niemann-Pick Typ C
Creutzfeldt-Jakob-Erkrankung
Familiäre Alzheimer Demenz mit frühem Beginn
Weitere Informationen zu Nieman-Pick Typ C
Niemann-Pick Selbsthilfegruppen
Entzündliche ZNS-Erkrankungen und Multiple Sklerose
In der Spezialsprechstunde für entzündliche ZNS-Erkrankungen erfolgt ein umfassendes Management und Therapie von selten auftretenden Differentialdiagnosen der Multiplen Sklerose.
Hierzu gehören:
- Neuromyelitis optica (NMO, Devic-Syndrom) und ADEM
- Chronische erregerbedingte Enzephalomyelitis (chronische Neurborreliose, Neuro-HIV, HTLV, Neuro-Lues, FSME, Neuro-Tbc, Morbus Whipple)
- Vaskulitis des Nervensystems (ZNS-Angiitis, ZNS-Kollagenosen, Wegener-Granulomatose, Neuro-Behcet, Neurosarkoidose, Susac-Syndrom, Cogan-Syndrom)
- Paraneoplastische Erkrankungen des Nervensystems (Dr. J. Lewerenz, Dr. R.Berger)
Spezialsprechstunde entzündliche ZNS-Erkrankungen und Multiple Sklerose
Neurologische Hochschulambulanz
Oberer Eselsberg 45
89081 Ulm
Sprechstundentermine nach Vereinbarung
Telefon +49(0)731/500-63011
Telefax +49(0)731/500-63012
Huntington-Krankheit und choreatische Bewegungsstörungen
Die Huntington-Krankheit (Chorea Huntington) ist eine vererbbare, degenerative Funktionsstörung des Gehirns mit neurologischen und psychiatrischen Symptomen. Sie kann von einer Generation an die nächste weitergegeben werden, wenn ein ganz bestimmtes Gen (Erbanlage) vererbt wird. Unter dem namengebenden Begriff "Chorea" versteht man unregelmäßige und abrupt auftretende Bewegungen, die nicht der willkürlichen Kontrolle unterliegen.
Andere choreatische Bewegungsstörungen
Nicht jede Chorea bedeutet automatisch, dass die Huntington-Krankheit vorliegt. Es gibt auch andere, zum Teil ebenfalls vererbbare Krankheiten, die mit einer choreatischen Bewegungsstörung einhergehen können.
Dazu gehören:
- Neuroakanthozytosen
- Bestimmte Ataxien (SCA17, SCA1-3, Friedreich-Ataxie)
- Die Dentato-Rubro-Pallido-Lysianische Atrophie (DRPLA)
- Huntington’s disease-like disorders (HDL-1, HDL-2)
- Neurodegeneration mit Eisenablagerung im Gehirn (NBIA, PKAN)
Huntington-Spezialsprechstunde
Ansprechpartner
Weitere Informationen zu Huntington
Chorea Huntington Selbsthilfegruppen
NBIA / Hallervorden- Spatz-Syndrom Selbsthilfegruppen
Atypische Parkinson Syndrome
Die Gruppe der Parkinson Syndrome gliedert sich in verschiedene Erkrankungen, deren gemeinsame Symptomatik eine Bewegungsstörung mit Verlangsamung der Bewegungsabläufe (Akinese), erhöhte Muskelspannung (Rigor) und oft auch ein Zittern (Tremor) ist. Fast immer sind die Einschränkungen der Beweglichkeit mit weiteren Symptomen wie Gedächtnisstörungen, Stimmungsschwankungen oder Störungen des Kreislaufs und der Blasenfunktion vergesellschaftet.
Der Morbus Parkinson ist die häufigste Erkrankung aus dieser Gruppe der Parkinson Syndrome. Die sogenannten atypischen Parkinson Syndrome hingegen treten sehr viel seltener auf. Sie lassen sich durch einen meist schnelleren Krankheitsverlauf und durch früh beginnende nicht motorische Symptome wie Gedächtnisstörungen , Stürze und/oder Störungen des autonomen Nervensystems von einem M. Parkinson unterscheiden. V.a. haben Medikamente, die auf das dopaminerge System einwirken, bei diesen Erkrankungen eine nur sehr begrenzte Wirksamkeit. Zu Beginn der Beschwerden kann die Unterscheidung zwischen M. Parkinson und atypischen Parkinson Syndromen jedoch schwierig sein.
Die atypischen Parkinson Syndrome kann man im Wesentlichen in drei Gruppen einteilen, die sich auch durch den zugrundeliegenden krankhaften Prozess voneinander unterscheiden. Über die Parkinson-Symptomatik hinaus stehen folgende Symptome bei den Erkrankungen im Vordergrund:
Multisystematrophie (MSA): Die MSA ist insbesondere durch eine Beeinträchtigung der Kleinhirnfunktionen sowie bereits früh auftretende Störungen des autonomen Nervensystems gekennzeichnet. Stehen die Störungen des Kleinhirns im Vordergrund, spricht man vom „cerebellären Verlaufstyp“ (MSA-C), bei vorwiegend Parkinson- ähnlicher Symptomatik vom Parkinson Verlaufstyp (MSA-P)
Progressive Supranukleäre Blickparese (PSP): die vorherrschenden Merkmal der PSP sind eine Störung der Augenbewegungen, der rasche Verlust des Gleichgewichts-Sinns mit Stürzen und eine früh einsetzende Demenz
Corticobasales Syndrom (CBS): Das CBS zeigt neben der Parkinson ähnlichen Symptomatik eine stark ausgeprägte Ungeschicklichkeit (Apraxie) in der Regel deutlich auf einer Körperseite betont, oft verbunden mit einem Gefühl der „Fremdheit“ für die betroffene Extremität. Ebenso kommt es wie bei der PSP zu einem früh beginnenden demenziellen Prozess.
Spezialsprechstunde für atypische Parkinson Syndrome
Ansprechpartner
Motoneuronenerkrankungen
Motoneuronerkrankungen (MNE) umfassen eine Gruppe von chronisch fortschreitenden Erkrankungen, die mit einem Absterben von Nervenzellen in der Hirnrinde und/oder von Nervenzellen im Rückenmark einhergehen [1]. Dabei ist derjenige Teil des Nervensystems betroffen, der für die willkürliche Steuerung der Skelettmuskulatur verantwortlich ist. Es handelt sich also um eine Schädigung der motorischen Nervenzellen (motorische Neuronen, Motoneuronen). Die Krankheitsgruppe umfasst somit mehrere motorische Systemerkrankungen mit unterschiedlichen Schwerpunkten auf einer Degeneration des motorischen Neurons in der Hirnrinde oder im Rückenmark, welche sich aber prinzipiell ähnlich präsentieren. Dazu gehören
- die amyotrophe Lateralsklerose (ALS)
- die spinale Muskelatrophie (SMA)
- die spinobulbäre Muskelatrophie (SBMA; Kennedy-Erkrankung)
- die progressive bulbäre Lähmung (PBP) und
- die primäre Lateralsklerose (PLS).
Die ALS ist die häufigste Motoneuronerkrankung. Grundsätzlich zu unterscheiden sind ein spinaler Krankheitsbeginn, also mit Lähmungen der Extremitäten- und Rumpfmuskulatur in etwa 70% der Fälle von einem bulbären Krankheitsbeginn, das heißt unter anderem mit Sprech- oder Schluckstörungen in etwa 30%. Zusätzlich kommt es zu Muskelschwund (Atrophie) oder Steifigkeit (Spastik), in einer Minderheit der Fälle auch zu einer Demenz.
Motoneuronenambulanz-Sprechstunde
Sprechstundentermine nach Vereinbarung
Telefon +49(0)731/500-63003
Telefax +49(0)731/500-63002
Ansprechpartner:
Herr Prof. Dr. A.C. Ludolph
Herr Prof. Dr. J. Weishaupt
Neurologische Hochschulambulanz im RKU
Oberer Eselsberg 45
89081 Ulm
Weitere Informationen zu Motoneuronenerkrankungen
ALS Selbsthilfegruppen
Neuropathologie
Die neuropathologische Diagnostik seltener neurologischer und psychiatrischer Erkrankungen umfasst neben der Diagnosestellung nach dem Tode im Rahmen einer Autopsie vor allem die bioptische Diagnosestellung zu Lebzeiten.
So können wir Muskelkrankheiten an einer Biopsie aus dem Skelettmuskel diagnositizieren. Neuropathien werden an einer Biopsie des peripheren Nerven (meist N. suralis) festgestellt. CADASIL-Krankheit, eine erbliche Gefäßkrankheit, die zu multiplen Hirninfarkten und einer Demenz führen kann, wird an einer Hautbiopsie gesichert. Hirnbiopsien sind nur in äußerst seltenen Fälle indiziert, da zumeist eine therapeutische Relevanz fehlt und ein solcher Eingriff ein relevantes Risiko darstellt. Bei entzündlichen Gefäßerkrankungen kann eine therapeutische Relevanz bestehen, so dass bei dieser Verdachtsdiagnose eine Hirnbiopsie erwogen werden kann, sofern eine hinreichende Klärung der Differentialdiagnose klinischerseits nicht möglich ist. Bei sicher degenerativen Erkrankungen wird normalerweise keine Hirnbiopsie entnommen. Seltene Tumore des zentralen und peripheren Nervensystems werden ebenfalls bei uns neuropathologisch nach Entfernung durch den Neurochirugen diagnostiziert. Sofern für die Diagnose oder die Aufnahme in eine Therapiestudie nötig werden diese Tumore auch in den jeweiligen Referenzzentren vorgestellt.
In Zusammenarbeit mit der Neurofibromatose-Sprechstunde des Zentrums für seltene Erkrankungen der Universität Ulm untersuchen wir gut- und bösartige Tumoren des peripheren Nervensystems.
Neurodegenerative Erkrankungen werden autoptosich gesichert. Insbesondere bei den Frontotemporolobären Degenerationen (FTLD) erlaubt die neuropathologische Untersuchung eine Subtypisierung nach den entdeckten Proteinablagerungen. Die drei am häufigsten gefundenen Proteine, die bei diesen Erkrankungen aggregieren sind tau, TDP43, und FUS. Üblicherweise kann man FTLD-tau, FTLD-TDP, und FTLD-FUS Fälle unterscheiden. Daneben gibt es nur sehr wenige FTLD-Fälle, in denen keines dieser drei Proteine abglagert wird. Tau und TDP43 Ablagerungen werden manchmal auch zusammen in einem Gehirn beobachtet. Dabei ist die tau-Pathologie allerdings zumeist der Alzheimer Krankheit zuzuordnen, bei der das tau-Protein ebenfalls abgelagert wird.
Kontakt zur Neuropathologie:
Prof. Dr. Dietmar Thal
Dr. Angelika Scheuerle
Institut für Pathologie – Sektion für Neuropathologie der Universität Ulm und Institut für Pathologie am Bezirkskrankenhaus Günzburg
Ludwig-Heilmeyer Strasse 2
D-89312 Günzburg
Telefon +49(0)8221/96-2163
Telefax +49(0)8221/96-28158
Zuweisungskriterien:
Biopsiegewebe aus Muskel, Nerv, Haut oder ZNS zur Diagnose zu Lebzeiten
Autopsie zur Klärung von Todesursache, Erkrankung (wenn möglich), und falls explizit gewünscht zur Verfügungstellung von bei der Autopsie gewonnener Gewebeproben für die Forschung an seltenen Erkrankungen.
Bei einer geplanten Biopsie bitten wir um vorherige telefonische Absprache, damit das Gewebe für die jeweilige Fragestellung korrekt entnommen und asserviert wird.
Diagnoseliste:
Neuropathologie seltener neurologisch/ psychiatrischer Erkrankungen
Besondere Expertise:
Amyotrophe Lateralsklerose
CADASIL
Dissezierende Aneurysmen der Hirnbasisarterien
Entzündliche Erkrankungen der Hirngefäße
Frontotemporolobäre Degeneration
Neurofibromatose
Tumore des peripheren Nervensystems (Neurofibrome, Schwannome, Perineuriome, maligne Nervenscheidentumore)
Nierenerkrankungen bei Erwachsenen
- Glomeruläre Nierenerkrankungen
- Systemerkrankungen mit Nierenbeteiligung z.B. Lupus erythematodes (SLE), Wegenersche Granulomatose, Morbus Fabry, familiäres Mittelmeerfieber
- Renal tubuläre Azidosen
- Morbus Fabry
- Störungen des Wasser- und Elektrolythaushaltes
- Amyloidose und Leichtketten-assoziierte Nierenerkrankungen
- Zystennieren und erbliche Nierenerkrankungen
- Thrombotische Nierenerkrankungen (atypische hämolytisch-urämisches Syndrom, aHUS)
- Erbliche Nierentumoren
Nierenerkrankungen im Kindesalter
In der pädiatrischen Klinik werden Patienten betreut mit nephrologischen Problemen, Tubulopathie (z.B. Lowe-, Gitelman- und Bartter-Syndrom), Glomerulopathie, hereditäre Nierenerkrankungen wie z.B. APDKD, ARPKD, Alport-Syndrom, kleinzystische Nierenerkrankungen, Nephrolithiasis ungeklärter Ursache, Systemerkrankungen mit Nierenbeteiligung wie z.B. Tuberöse Sklerose, Hypophosphatasie, Hyperoxalurie.
Nierenerkrankungen im Kindesalter sind selten. Tubulopathien können Elektrolytstörungen verursachen oder zu einer übermäßigen Proteinausscheidung führen. Dies wiederum beeinträchtigt den gesamten Organismus.
Glomerulopathien können verschiedene Ursachen haben, deren Erforschung in den letzten Jahren sehr vorangeschritten ist. Neben Proteinurie kann es zu Hypertonie kommen. Häufig steht am Ende die Niereninsuffizienz mit Dialysepflichtigkeit. Durch das rechtzeitiges Erkennen und die rechtzeitige Behandlung kann die Funktion der Eigennieren länger erhalten werden. Viele genetische Systemerkrankungen gehen mit Nierenbeteiligung einher. So bestehen bei autosomal dominanten und rezessiven polyzystischen Nierenerkrankungen Zysten in den Nieren, die letztendlich zur Niereninsuffizienz und Dialysepflichtigkeit führen.
Das Alportsyndrom manifestiert sich mit einer Mikrohämaturie. Männliche Patienten werden je nach genetischem Defekt im Durchschnitt in unterschiedlichen Lebensaltern dialsysepflichtig. Durch den rechtzeitigen Beginn mit einem ACE Hemmer kann wahrscheinlich die dialysefreie Zeit verlängert werden. Bei der Hypophosphatasie handelt es sich um einen genetischen Defekt der alkalischen Phosphatase. Es bestehen verschiedene Formen. Patientin die in der Neonatalzeit auffällig werden zeichnen sich durch die respiratorische Insuffizienz aus. In der Säuglingszeit fallen eine große Fontanelle, Hypercalcämien, Osteopenien, Gedeihstörung, Nephrocalcinose, muskuläre Hypotonie auf. Neben der Behandlung der Grundkrankheit ist es wichtig die Begleiterkrankung der Nephrocalcinose und die Gedeihstörung zu behandeln, damit eine Niereninsuffizienz vermieden werden kann.
Die Hyperoxalurie ist eine Erkrankung bei der es zu frühen Nephrolithiasis und systemischen Ablagerungen von Calciumoxalatkristallen kommt. Je nach Typ besteht schon im Kindesalter eine Niereninsuffizienz.
Morbus Fabry
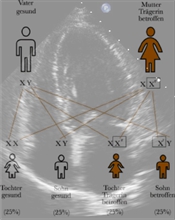
Der Morbus Fabry ist eine angeborene Stoffwechselerkrankung, die durch einen genetischen Defekt auf dem GLA-Gen (Chromosom X, Region q22) hervorgerufen wird. Liegt eine Mutation vor, kommt es zu einem Mangel des Enzyms α-Galaktosidase A. Die Folge ist, dass bestimmte Stoffwechselprodukte nicht mehr abgebaut werden können und sich in verschiedenen Zellen ansammeln. Betroffen sind vor allem Niere, Herz- und Gefäßmuskel sowie Nervenzellen. Typische Beschwerden sind meist früh (in der Kindheit) auftretende neuropathische Schmerzen (in Arme und Beine einschießend, teils brennende Handflächen und Fußsohlen), diffuse Angiokeratome, Einschränkung der Nierenfunktion mit Eiweißverlust, Herzmuskelverdickung mit Rhythmusstörungen, Herzmuskelschwäche und Brustschmerzen (Angina pectoris). Für die Behandlung steht eine Enzymersatztherapie zur Verfügung regelmäßige kardiologische und neurologische Kontrolluntersuchungen zu empfehlen sind.
Ansprechpartner
Erwachsene Patienten
Prof. Dr. med. Bernd Schröppel
Pädiatrische Patienten
Dr. med. Ortraud Beringer
Innere Medizin
Klinik für Kinder- und Jugendmedizin
Betreute Erkrankungen
Die Psychosomatische Medizin und Psychotherapie versteht menschliche Erkrankungen aus einem bio-psycho-sozialen Blickwinkel. Allein dadurch hat sie vielfältige Beziehungen zum Feld der seltenen Erkrankungen. So wenden sich z.B. Patienten und Angehörige an uns, die in der Auseinandersetzung mit einer seltenen genetischen Erkrankung psychosomatische Beratung und Unterstützung benötigen. Treten im Zusammenhang mit seltenen Erkrankungen psychisch belastende Einschränkungen auf, stehen wir mit unserer Ambulanz diagnostisch zur Verfügung. Bei manifesten psychischen Störungen helfen wir durch Therapievermittlung, z.B. an geeignete niedergelassenen Fachärzte und/oder Psychotherapeuten in Wohnortnähe. Darüber hinaus sind bei uns auch im Bedarfsfalle Paar- oder Familiengespräche möglich. Bei onkologischen Erkrankungen oder palliativen Situationen steht unsere Psychoonkologische Ambulanz mit Rat und Tat zur Seite. Während Ihres Aufenthaltes in einer der Kliniken der Universität Ulm können wir Ihnen auch im Rahmen unserer Konsilangebotes interdisziplinäre Unterstützung anbieten. Bei ausgeprägteren Störungen, für welche eine tagesklinische oder vollstationäre Behandlung indiziert ist, stehen wir im Eignungsfalle sowohl mit unserer Tagesklinik wie Station zur Verfügung, können aber auch Empfehlungen und Vorschläge für evtl. wohnortnähere bzw. ggf. erforderliche Spezial- wie Rehakliniken geben. Ein Forschungsschwerpunkt stellt in unserer Ambulanz die Beschäftigung mit seltenen psychischen Erkrankungen dar, wie z.B. die Body Integrity Identity Disorder (BIID).
Psychosomatische und Psychotherapeutische Ambulanz
Allg. Psychosomatische Ambulanz
Telefon +49(0)731/500-61831
Internistisch-Psychosomatische Ambulanz
Telefon +49(0)731/500-61831
Spezialambulanz Beruf & Gesundheit
Telefon +49(0)731/500-61850
Psychoonkologische Ambulanz
Telefon +49(0)731/500-61881
Psychosomatische Ambulanz für Seltene Erkrankungen (Kooperation mit dem Zentrum für Seltene Erkrankungen Ulm)
Telefon +49(0)731/500-61831
Psychosomatische Schmerzambulanz
Telefon +49(0)731/500-61831
Privatambulanz
Telefon +49(0)731/500-61801
Universitätsklinik Psychosomatische Medizin und Psychotherapie
Varianten der Geschlechtsentwicklung (DSD, engl. "differences of sex development")
Bei der Diagnostik und Behandlung von Patienten mit Störungen in der Geschlechtsentwicklung und Intersexualität arbeiten im Vorfeld die Kinderklinik und die Humangenetik zusammen. Therapeutisch werden die Patienten von der Kinderklinik und der Kinderchirurgie betreut.
Ansprechpartner
Sektion Pädiatrische Endokrinologie und Diabetologie
Kay Kirsten Winner
Dr. Gloria Herrmann
Prof. Dr. Martin Wabitsch
PD Dr. Julia von Schnurbeim
PD Dr. Christian Denzer
Agnes Bauer (Psychologie)
Kinderchirurgie
Dr. Martin Sidler, MSc.
Leiter der Sektion Kinderchirurgie
Dr. Melanie Kapapa
Fachärztin für Kinderchirurgie, Kinderschutzmedizinerin (DGKiM)
Kinderurologie
Prof. Dr. Anne-Karoline Ebert
Kindergynäkologie
Dr. Annette Handke-Vesely
Geschlechtsdeterminierung und -Differenzierung (Genetik)
Herr Prof. Dr. Walter Just
Pädiatrische Endokrinologie und Diabetologie
Institut für Humangenetik
DSD Selbsthilfegruppen
Weitere Informationen
Zahn-, Mund- und Kieferkrankheiten
Seltene Erkrankungen im Bereich der Zahn-, Mund- und Kieferheilkunde können sich sehr heterogen manifestieren.
Zum Einen können die Zähne betroffen sein (z. B. im Sinne einer Zahnunter- oder –überzahl) oder eines nicht regulär verlaufenden Zahndurchbruchs (z. B. Primäre Durchbruchsstörung). Weitere seltene Erkrankungen gehen mit Strukturanomalien der Zähne einher. Im Bereich der Weichgewebe können die Mundschleimhaut oder die Lippen betroffen sein (z. B. Melkersson-Rosenthal-Syndrom). Andere seltene Erkrankungen äußern sich in einem nicht adäquaten Wachstumsverlauf bzw. in Wachstumsdefiziten (z.B. Apert-Syndrom), was sehr oft mit Kieferfehlstellungen und Fehlbildungen im Gesichtsschädelbereich einhergeht.
Es gibt auch seltene Erkrankungen, die zwar zu Symptomen im Bereich der Zahn-, Mund- und Kieferheilkunde führen, bei denen jedoch das Leitsymptom selbst nicht primär im Mundbereich liegt. Bei derartigen seltenen Erkrankungen kann beispielsweise eine individuelle, d. h. auf den Patienten zugeschnittene Mundhygiene erforderlich sein (wie z. B. bei seltenen Leukämieformen, bei welchen eine konventionelle Mundhygiene zeitweise nicht möglich ist).
Unser Zentrum für Zahn-, Mund- und Kieferheilkunde steht Ihnen als Patient sowohl bei seltenen Erkrankungen zur Verfügung, die primär das Gebiet der Zahn-, Mund- und Kieferheilkunde betreffen, als auch für eine begleitende Betreuung. Gerne beteiligen wir uns auch gemeinsam mit anderen Fachdisziplinen an der interdisziplinären Versorgung seltener Erkrankungen.
Zahnmobilisierung bei genetisch bedingten Zahndurchbruchstörungen
Zahnmobilisierung bei genetisch bedingten Zahndurchbruchstörungen Bei der „Primären Zahndurchbruchsstörung“ („Primary failure of eruption“, PFE) liegt eine Störung des Durchbruchsmechanismus vor, welche dazu führt, dass der betroffene Zahn nicht bzw. nur teilweise in die Mundhöhle durchbricht. Die Prävalenz der PFE wird auf 0,06% geschätzt (Baccetti 2000), weshalb definitionsgemäß von einer seltenen Erkrankung gesprochen werden kann. Die kieferorthopädisch-interdisziplinäre Therapie der PFE überstreckt sich zumeist über mehrere Jahre um umfasst meist >50 Behandlungstermine Familienuntersuchungen belegen eine starke genetische Komponente bei der PFE, wobei es sich überwiegend um einen autosomal-dominanten Erbgang handelt. In Einzelfällen ist auch ein autosomalrezessives Muster oder eine Spontanmutation beobachtet worden.
Sprechstunde
Klinik für Kieferorthopädie und Orthodontie
Zentrum für Zahn-, Mund- und Kieferheilkunde
Albert-Einstein-Allee 11
89081 Ulm
Sprechstunde Montag bis Donnerstag 8-16 Uhr und Freitag 8-15 Uhr
Telefon +49(0)731/500-64430
Angebote der Sprechstunde:
- Spezifische Diagnostik (d.h. molekulargenetische Analyse)
- Erstellen des Therapiekonzepts und Darstellung von Therapieverläufen einer mehrjährigen kieferorthopädischen Haupttherapiephase
- Beratung von in freier Praxis tätigen Kieferorthopäden
- Vernetzung mit Kieferorthopädischen Polikliniken der Universitäten Freiburg und Tübingen.







































